Zbirka informacija i studija o bolesti COVID-19 koje bi Vam mogle biti od koristi.
Covid-19 Informator
COVID-19 je bolest koju uzrokuje novi koronavirus nazvan SARS-CoV-2.
„CO“- označava koronu
„VI“- virus
„D“ – (engleski-disease) bolest
„19“ – (2019) godinu zvaničnog pojavljivanja.
Ranije se ova bolest nazivala „novi koronavirus 2019“ ili „2019-nCoV“.
- SARS-CoV-2 je prvi put retrospektivno prepoznat 7. decembra 2019. kod pacijenta sa upalom pluća u Vuhanu, Kina.
- Smatra se da je pijaca plodova mora i divljih životinja – Huanan, izvorište ili rano mesto širenja, s obzirom da nekoliko ranih pacijenata nije imalo kontakt sa ovim mestom.
- RaTG13 i RmYN02 su koronavirusi šišmiša, identifikovani kao najbliži poznati preci virusa SARS-CoV-2.
- RaTG13 deli ∼ 96% genetske sličnosti sa virusom SARS-CoV-2 dok je kod virusa RmYN02 taj procenat ∼ 93-97%.
Iz tog razloga se smatra da ovi virusi mogu predstavljati evolutivni izvor virusa SARS-CoV-2.
Alternativno tome, mogu predstavljati kladu koja je evoluirala nezavisno od zajedničkog pretka virusa SARS-CoV-2.
- Analiza virusa SARS-CoV-2 i srodnih koronavirusa sličnih SARS-u sugeriše da je SARS-CoV-2 prešao direktno sa slepih miševa na ljude, bez uticaja posrednog domaćina.
- Na osnovu filogenetske analize, SARS-CoV-2 je najverovatnije nastao od slepih miševa koji žive u Kini, Laosu, Mjanmaru, Vijetnamu ili nekoj drugoj zemlji jugoistočne Azije.
- Filogenetika sugeriše da je SARS-CoV-2 poreklom iz slepih miševa, ali je u bliskoj vezi sa koronavirusima koji se nalaze kod pangolina.
Postoji više studija koje navode da je deo ‘S’ proteina odgovoran za vezivanje za humani receptor ACE2, nastao rekombinacijom između koronavirusa iz pangolina i slepih miševa.
To ukazuju na mogućnost da su pangolini možda imali posrednu ulogu u adaptaciji virusa SARS-CoV-2 kako bi se mogao vezati za humani ACE2 receptor.
- Genomska analiza sugeriše da je SARS-CoV-2 prirodna varijanta virusa.
Dobijeni podaci podržavaju najmanje dva stanovišta vezana za poreklo virusa SARS-CoV-2:
-
- virus je nastao prirodnom selekcijom u domaćinu životinje pre zoonoze
- virus je nastao prirodnom selekcijom kod ljudi nakon zoonoze.
- Oba scenarija su u skladu sa uočenim genetskim promenama pronađenim u svim poznatim izolatima virusa SARS-CoV-2.
- Ključna razlika između SARS-CoV-2 i drugih beta-koronavirusa je prisustvo polibaznog mesta cepanja furina u proteinu ‘S’ (umetanje PRRA aminokiselinske sekvence između S1 i S2).
- Novi koronavirus slepih miševa (RmYN02) koji je identifikovan u Kini, ukazuje da se takva umetanja mogu pojaviti prirodno.
- Humani ACE2 ima najjaču interakciju vezivanja za protein šiljka virusa SARS-CoV-2 u poređenju sa drugim testiranim vrstama, što sugeriše na to da je protein šiljka virusa SARS-CoV-2 jedinstveno razvijen da se veže i zarazi na ljudskim ćelijama koje izražavaju ACE2.
- Pažnju javnosti privukao je izveštaj koji ukazuje na laboratorijsko poreklo virusa SARS-CoV-2.
- Naučnici sa Univerziteta Johns Hopkins su ga okarakterisali spornim.
- Genomski dokazi ne podržavaju ideju da je SARS-CoV-2 laboratorijski konstrukt, iako je trenutno nemoguće dokazati ili opovrgnuti druge teorije o njegovom poreklu.
Zaključak da je i ovaj virus našao put do ljudskog domaćina kroz niz nesrećnih slučajnih susreta sa životinjama, kod mnogih budi sumnjičavost.
Humani koronavirusi (HCoV) poznati su od 1965. godine. [ 1 ]
SARS-CoV-2 virus pripada familiji CORONAVIRIDAE, podfamiliji ORTHOCORONAVIRINAE.
ORTHOCORONAVIRINAE je taksonomski podeljena na rodove:
- Alfacoronavirus
- Betacoronavirus
- Gammacoronavirus
- Deltacoronavirus
Među njima su samo alfa i beta koronavirusi infektivni za ljude.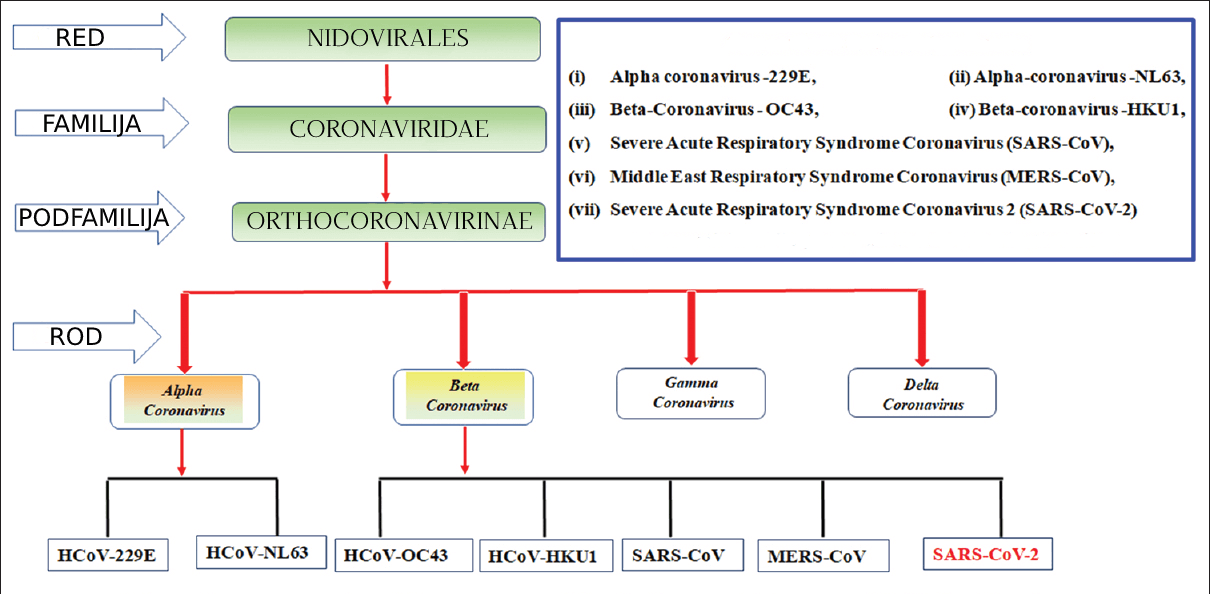
SARS-CoV-2 virus je klasifikovan kao član beta-koronavirusa. [ 2 ] [ 3 ]
Sa virusom SARS-CoV deli 79% genetske sličnosti dok sa virusom MERS-CoV deli ∼ 51.8%. [ 4 ]
Do sada je identifikovano sedam humanih koronavirusa (HCoV):
- BETA
Generalno, procene sugerišu da su 2% populacije zdravi nosioci CoV i da su ovi virusi odgovorni za oko 5-10% akutnih respiratornih infekcija. [ 26 ]
Uobičajeni humani koronavirusi:
- HCoV-OC43
- HCoV-HKU1
- HCoV-229E
- HCoV-NL63
Inficiraju ćelije trepljastog epitela nazofarinksa [ 27 ] [ 28 ] i uzrokuju samoograničavajuće bolesti gornjih disajnih puteva kod imunokompetentnih osoba, sa simptomima poput glavobolje, upale grla i malaksalosti.
U retkim slučajevima, infekcija se može proširiti na donji respiratorni trakt, uzrokujući bronhiolitis, bronhitis i upalu pluća, posebno kod novorođenčadi, starijih osoba i osoba sa oslabljenim imunitetom.
SARS-CoV, SARS-CoV-2 i MERS-CoV uzrokuju epidemije sa promenljivom kliničkom težinom, uključujući respiratorne i ekstra-respiratorne manifestacije.
Što se tiče SARS-CoV i MERS-CoV, stope smrtnosti su do 10%, odnosno 35%.

Genetski materijal SARS-CoV-2, koronavirusa koji izaziva COVID-19, naziva se ribonukleinska kiselina (RNK).
Da bi se replicirala i stoga uspostavila infekcija, SARS-CoV-2 RNK mora koristiti resurse ćelije domaćina da se umnoži.
Tokom procesa umnožavanja virusne RNK, često se javljaju promene (greške).
Ovo rezultira virusima koji su slični, ali nisu tačne kopije originalnog virusa.
Ove greške u virusnoj RNK nazivaju se mutacije, a virusi sa ovim mutacijama nazivaju se varijante.
Varijante se mogu razlikovati po jednoj ili više mutacija.
Nemaju sve mutacije isti efekat.
Kada se mutacija dogodi u jednoj tački, ona neće nužno promeniti bilo koji od gradivnih blokova (koji se nazivaju aminokiseline).
Međutim, povremeno se ove pojedinačne mutacije dešavaju u delu virusne RNK koja izaziva promenu u određenom gradivnom bloku.
U nekim slučajevima moglo bi biti mnogo mutacija koje zajedno menjaju gradivni blok.
Varijanta se naziva sojem kada pokazuje različita fizička svojstva.
Jednostavno rečeno, soj je varijanta koja je drugačije izgrađena, pa se i ponaša drugačije, u odnosu na svoj roditeljski virus.
Na primer, ove razlike mogu uključivati varijantu vezivanja za različite ćelijske receptore, ili snažnije vezivanje za receptor, ili brže repliciranje, ili efikasnije prenošenje itd.
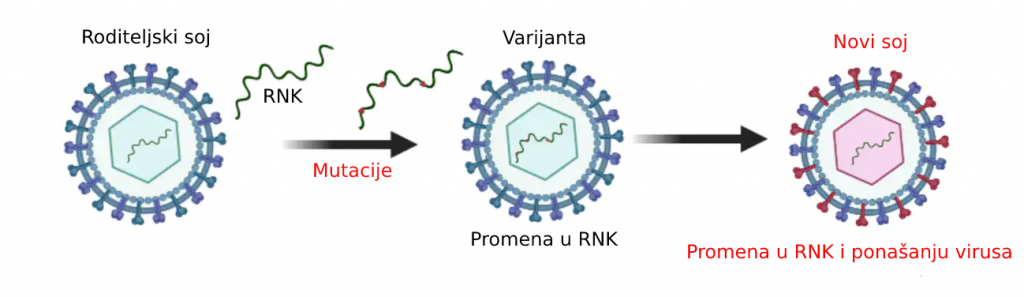
Virusi sa mutacijama postaju varijante. Ako varijanta pokazuje drugačija fizička svojstva od originalnog virusa, nazivamo je novim sojem.
- Preliminarne genomske analize pokazuju da su se prvi slučajevi SARS-CoV-2 kod ljudi pojavili u periodu od 19.10.2019. – 17.12.2019.
Pacijenti sa oslabljenim imunitetom mogući su izvor virusnih varijanti zbog produžene replikacije virusa unutar jednog domaćina.
[ 4 ]- SZO je primenila različita imena na glavne varijante virusa SARS-CoV-2 koristeći grčka slova.
- B.1.1.7 (Alfa) varijanta je povezana sa 50-75% većom stopom prenošenja od virusa divljeg tipa, potencijalno zbog većeg virusnog opterećenja kod pacijenata, veće stope simptomatskih bolesti i dužeg infektivnog perioda.
-
- Ova varijanta je povezana sa većom stopom hospitalizacije i 61 – 70% većom smrtnošću od nevarijantnog virusa.
-
- Serum pacijenata sa varijantom SARS-CoV-2 koja nije B.1.1.7 može neutralisati virus B.1.1.7.
- B.1.351 (Beta) varijanta je prvi put identifikovana u Južnoj Africi u decembru 2020.
Ova varijanta je otporna na neutralizaciju iz plazme rekonvalescenata i seruma primaoca vakcine.
-
- Rekonvalescentni serum pacijenata sa infekcijom B.1.351 pokazuje visoku sposobnost neutralizacije protiv virusa divljeg tipa.
-
- Varijanta B.1.351 je delimično otporna na monoklonsko antitelo Casirivimab i potpuno je otporna na Bamlanivimab.
- P.1 (Gama) varijanta je prvi put identifikovana u Brazilu.
-
- Procenjuje se da je ova varijanta 1,7-2,4 puta više prenosiva od nevarijantnog soja SARS-CoV-2.
-
- Procenjuje se da je prethodna infekcija nevarijantnim sojem SARS-CoV-2 pružala samo 54-79% zaštite od infekcije sa P.1 varijantom, potencijalno objašnjavajući oživljavanje COVIDa-19 u Manausu u Brazilu nakon velike početne epidemije.
-
- Varijanta je delimično otporna na monoklonsko antitelo Casirivimab i potpuno je otporna na Bamlanivimab.
-
- Smatra se manje otpornom na neutralizaciju od varijante B.1.351.
-
- Preliminarne analize sugerišu da ova varijanta dovodi do povećanog mortaliteta kod mlađih pojedinaca, posebno u dobi od 20-29.
- B.1.617.2 (Delta) varijanta je inicijalno identifikovana u Indiji u januaru 2021. godine.
Sadrži nekoliko mutacija koje izazivaju zabrinutost. Zabeležena je u Kaliforniji i Velikoj Britaniji.
Početna istraživanja pokazuju da je ova varijanta više prenosiva i virulentnija od nevarijantnog soja SARS-CoV-2, sa procenjenim R0 od 5-9.
-
- Može biti povezana sa simptomima različitim od prethodnih varijanti SARS-CoV-2, uključujući glavobolju, curenje iz nosa, slabost, sa manje izveštaja o gubitku ukusa ili mirisa.
-
- Otporna je na određena monoklonska antitela i otpornija na antitela dobijena vakcinom od nevarijantnog soja SAR-SCoV-2.
-
- Rekonvalescentna plazma osoba zaraženih varijantama Gama ili Beta slabije je uticala na neutralizaciju Delta varijante.
-
- Serum vakcinisanih pojedinaca (vakcine AstraZeneca ili Pfizer/BioNTech) imao je nižu neutralizaciju Delta varijante u poređenju sa virusom divljeg tipa.
-
- Virusno opterećenje (kopije RNK) vakcinisanih pojedinaca sa probojnom infekcijom Delta varijantom pokazalo se slično zaraženim, nevakcinisanim pojedincima u nekoliko studija, koje sugerišu da se slučajevi proboja mogu podjednako preneti na druge.
-
- Preliminarni dokazi iz odvojene studije pokazuju da su vakcinisane i nevakcinisane osobe sa Delta varijantom imale sličan nivo infektivnog virusa.
- C.37 (Lambda) – In vitro studije ukazuju da je varijanta Lambda infektivnija od virusa divljeg tipa sa povećanom otpornošću na antitela.
- B.1.429 (Epsilon) varijanta je više prenosiva, dovodi do ozbiljnije bolesti od nevarijantnog soja SARS-CoV-2 i delimično je otporna na antitela.
- B.1.621 (Mu) – Prevalenca se povećava u Kolumbiji i Ekvadoru, a varijantna je prisutna i u SAD.
Preliminarne studije ukazuju na smanjeni kapacitet neutralizacije za rekonvalescentne i vakcinalne serume.
- Varijante B.1.617.2 (Delta) i B.1.1.7 (Alfa) povezane su sa povećanom hospitalizacijom i mortalitetom.
- Pojedinci zaraženi Delta varijantom hospitalizovani su skoro dva puta češće od onih sa Alfa varijantom.
- Svetska zdravstvena organizacija je 26. novembra 2021. objavila novu varijantu virusa SARS-CoV-2 pod nazivom Omikron (B.1.1.529).
Prvi sekvencirani slučaj omikrona prijavljen je iz Bocvane 11. novembra 2021, a nekoliko dana kasnije prijavljen je još jedan sekvencirani slučaj iz Hong Konga kod putnika iz Južne Afrike.
- Ova varijanta nosi neuobičajeno veliki broj mutacija (32), na šiljak (S) proteinu, glavnoj antigenskoj meti antitela nastalih bilo infekcijama ili vakcinacijom.
Za poređenje, Delta varijanta ima samo 5 mutacija S proteina, što je predstavljalo visok potencijalni globalni rizik.
Spekuliše se da Omikron može biti preko deset puta zarazniji od izvornog virusa ili oko dva puta zarazniji od Delta varijante.
- Došlo je do značajnog pada titra neutralizacije protiv SARS-CoV-2 Omikron varijante, kod primaoca dve doze vakcina AstraZeneca i Pfizer, sa dokazima da neki primaoci uopšte nisu uspeli da neutrališu virus.
Smatra se da će ovo verovatno dovesti do povećanog prodora infekcija kod prethodno zaraženih ili dvostruko vakcinisanih osoba.
- Tim istraživača sa Medicinskog fakulteta Univerziteta u Hong Kongu otkrio je da se Omikron varijanta replicira 70 puta brže u ljudskim disajnim putevima u odnosu na Delta varijantu i prvobitnu varijantu virusa.
Njihova studija je takođe pokazala da je infekcija Omikronom u plućima znatno niža od prvobitne varijante, što može biti pokazatelj blaže kliničke slike.
- Preliminarna studija na skoro 70.000 ljudi pozitivnih na COVID-19 pokazala je značajno smanjen rizik od hospitalizacije i smrti od Omikron varijante u odnosu na Delta varijantu virusa SARS-CoV-2.
- Ljudi zaraženi varijantom Omikron imali su skoro tri puta manju verovatnoću da budu hospitalizovani, oko 75% manju verovatnoću da će im trebati intenzivna nega i oko 90% manju verovatnoću da će umreti u poređenju sa onima zaraženim ranije dominantnom – Delta varijantom.
- Boravak u bolnici pacijenata primljenih sa simptomatskom infekcijom varijantom Omikron je približno bio 70% (~3,4 dana) kraći od onog uočenog kod pacijenata sa simptomatskom infekcijom varijantom Delta.
- Nijedan slučaj sa infekcijom varijantom Omikron nije zahtevao mehaničku ventilaciju – (0/52297), u poređenju sa 11 slučajeva – (11/16,982) inficiranih varijantom Delta.
- Domen za vezivanje receptora (RBD) proteina šiljka virusa SARS CoV-2 prepoznaje ACE2 receptorski protein ćelije domaćina i vezuje se za njega.
- Ovu interakciju olakšava neuropilin-1.
- Nakon vezivanja za ACE2, protein šiljka se cepa proteazama kao što je katepsin-L, što dovodi do endocitoze virusa i receptora.
Protein šiljka virusa SARS-CoV-2 takođe može da se odcepi pomoću TMPRSS2/4 (transmembranska proteaza, serin 2/4).
Tom prilikom nakon vezivanja za ACE2, stvara se hidrofobni džep koji se brzo ukopava u membranu.
Protein šiljka se zatim savija unazad ka sebi, omogućavajući izbacivanje virusnog genoma direktno u citoplazmu ćelije domaćina.
- Potencijalni dodatni faktori vezivanja, kao što su lektini (L-SIGN) i heparan sulfat se istražuju.
- SARS-CoV-2 efikasno koristi svoj genom tako što ga čini dostupnim za transkripciju preko najmanje 14 otvorenih okvira za čitanje (ORF).
U prvom ORF-u, većina virusne RNK kodira poliproteine PP1A i PP1AB, koji se zatim cepaju proteazama u 16 nestrukturnih proteina.
Ovi proteini formiraju kompleks replikacije-transkripcije koji sintetiše negativnu RNK pune dužine, iz koje se zatim prevode i sintetišu virusni strukturni i pomoćni proteini.
Četiri esencijalna strukturna proteina uključuju :
-
- šiljak (S) – omogućava ulazak virusa
- omotač (E) – formira jonski kanal neophodan za sazrevanje i razmnožavanje
- matriks (M) – odgovoran je za tercijarnu strukturu spoljašnje membrane i vezivanje za nukleokapsid (N)
- nukleokapsid (N) – vezuje RNK i kritičan je za pakovanje virusnog genoma
- Ovi proteini se sklapaju u kompletne virione, koji se zatim inkapsuliraju i egzocitozuju.
Nekoliko pomoćnih proteina kodiranih drugim okvirima (ORF) virusa SARS-CoV-2 doprinose virusnoj patogenezi, regulišu transkripciju, suprotstavljaju se antivirusnim odgovorima i fingiraju imune odgovore domaćina u svoju korist.
- Ekspresija tkiva i distribucija ACE2 određuju potencijalne puteve infekcije i osetljivost organa na oštećenje tkiva posredovano virusom.
ACE2 se eksprimuje na različitim lokacijama, uključujući epitelne ćelije nazofaringealne sluzokože, alveole i creva; u makrofagima i ćelijama glatkih mišića arterija; u neuronima u mozgu; u miokardiocitima i bubrežnim tubularnim ćelijama.
Shodno tome, COVID-19 pacijenti mogu imati disfunkciju drugih organa osim pluća.
- Virus SARS-CoV-2 inficira i razmnožava se u ćelijama pljuvačnih žlezda.
- SARS-CoV-2 je posebno prilagođen gornjim disajnim putevima i alveolama.
- Virus se vrlo malo replikuje u plućima, što sugeriše da se uglavnom umnožava u nosnim prolazima, a zatim spušta u pluća, gde može da izazove upalu pluća i druge komplikacije.
- Glikani — molekuli koji čine šećerni ostatak oko ivica šiljastog proteina deluju kao kapije infekcije.
- Inhibicija gena ADAM9 smanjila je unos i replikaciju virusa SARS-CoV-2 u epitelnim ćelijama ljudskih pluća.
- Mnoge smrti od COVID-19 su posledica otkazivanja više organa i septičkog šoka, kada je telo preplavljeno imunološkim odgovorom na masivnu infekciju.
- Iako je prvobitna bolest posledica infekcije virusom SARS-CoV-2, mnogi pacijenti sa COVID-19 takođe dobijaju bakterijske infekcije u plućima.
Naučnici su sada identifikovali enzim koji je normalno prisutan na niskim nivoima u telu, ali je otkriveno da je veoma visok kod nekih pacijenata sa COVID-19.
Enzim, nazvan sekretovana fosfolipaza A2 grupa IIA, ili sPLA2-IIA, mogao biti najkritičniji faktor u tome da li pacijenti umiru ili ne od COVID-19.
Enzim sPLA2-IIA igra važnu odbrambenu ulogu u telu protiv bakterijskih patogena; može uništiti ćelijske membrane mikroba.
Enzim takođe ima sličnosti sa enzimom koji se nalazi u otrovu zvečarke.
Kada cirkuliše na visokim nivoima u ljudskom telu, aktivirani sPLA2 IIA može da napadne membrane koje okružuju i štite vitalne organe.
Telo mora da uspostavi ravnotežu između korišćenja procesa koji će uništiti infekciju, a istovremeno ostaviti domaćina nepovređenim.
Drugim rečima, ovaj enzim pokušava da ubije virus, ali u određenom trenutku se oslobađa u tako velikim količinama da stvari kreću u zaista lošem pravcu, uništavajući ćelijske membrane pacijenta i na taj način doprinoseći otkazu više organa i smrti.
- Hospitalizovani pacijenti sa COVID-19 imaju znatno veću verovatnoću da sadrže autoantitela – antitela usmerena na njihova sopstvena tkiva ili na supstance koje njihove imune ćelije luče u krv.
Istraživači su identifikovali i izmerili nivoe antitela usmerenih na virus; autoantitela; i antitela usmerena protiv citokina, proteina koje imune ćelije luče da bi komunicirale jedna sa drugom i koordinirale svoju ukupnu strategiju.
Više od 60% svih hospitalizovanih pacijenata sa COVID-19, u poređenju sa oko 15% zdravih, imalo je antitela protiv citokina.
Ovo može biti rezultat preopterećenja imunog sistema izazvanog virulentnom, dugotrajnom infekcijom.
Ako bilo koje od ovih antitela blokira sposobnost citokina da se veže za odgovarajući receptor, imunološka ćelija primaoca se možda neće aktivirati.
To bi zauzvrat moglo virusu dati više vremena za repliciranje i dovesti do mnogo goreg ishoda.
- Kod COVID-19 kritično obolelih pacijenata na intenzivnoj nezi, aktivacija specifične imunološke podskupine – sluzokožno povezani invarijantni T-limfociti (MAIT), pokazala se kao značajan prediktor smrtnih ishoda.
- Istraživači su pronašli dokaze da virus napada endotelne ćelije koje oblažu kapilare koje čine krvno-moždanu barijeru, što je prvi dokaz direktnog dejstva virusa SARS-CoV-2 na krvne sudove u mozgu. Rezultat takvih napada može biti smrt ćelija i blokada dotoka krvi u mozak.
- Opšte je poznato da je COVID-19 povezan sa prolaznim ili dugotrajnim gubitkom čula mirisa.
SARS-CoV-2 inficira sustentakularne ćelije u olfaktornom epitelu pacijenata sa COVID-19 i intenzivno se replicira unutar ovih ćelija.
Suprotno tome, SARS-CoV-2 ne inficira senzorne neurone olfaktornog epitela kod pacijenata sa COVID-19.
Rezultati ne podržavaju prethodne sugestije da SARS-CoV 2 može inficirati nervne ćelije kod ljudi.
Drugim rečima, izgleda da SARS-CoV-2 nije neurotropni virus.
- Dijabetes tipa 2 jedan je od glavnih faktora rizika za tešku bolest COVID-19.
- Čini se da je krivac enzim koji se zove SETDB2. Ovaj isti enzim je umešan u nezaceljivanje rana kod ljudi sa dijabetesom.
Počevši od mišjeg modela infekcije koronavirusom, naučnici su otkrili su da je SETDB2 smanjen u makrofagama – imunim ćelijama uključenim u inflamatorni odgovor inficiranih miševa sa dijabetesom.
Kasnije su uočili isto u monocit-makrofagama u krvi ljudi sa dijabetesom i teškim COVID-19.
Prethodni nalazi pokazali su da interferon, citokin važan za virusni imunitet, povećava SETDB2 kao odgovor na zarastanje rana.
Nova studija pokazuje su da je krvni serum pacijenata sa dijabetesom i teškim COVID-19 na intenzivnoj nezi imao smanjen nivo interferona-beta u poređenju sa pacijentima bez dijabetesa.
- Infektivna doza virusa SARS-CoV-2 kod ljudi trenutno nije poznata.
- Infektivna doza patogena može se proceniti prema količini genetskog materijala koji je prešao sa inficirane osobe na prethodno neinficiranu osobu.
- Koristeći epidemiološke podatke, podatke o sekvenciranju i statistiku, prosečna infektivna količina virusnih čestica SARS-CoV -2 je procenjeno na ~ 1.200, iako puteve izlaganja nije bilo moguće identifikovati.
- Na osnovu eksperimentalnih studija na ljudima izloženim drugim koronavirusima, studijama na životinjama izloženim virusu SARS-CoV-2 i procenama modela, pretpostavlja se da je srednja zarazna doza u rasponu od 10 – 1000 virusnih čestica PFU.
- U Velikoj Britaniji je pokrenuta studija na ljudima kako bi se odredila intranazalna infektivna doza virusa
SARS-CoV-2.
- Većina simptomatskih slučajeva je blaga (81%).
- Približno 33% osoba neće pokazati simptome nakon infekcije virusom SARS-CoV-2.
- Neke studije sugerišu da je asimptomatski odnos mnogo veći (> 80%).
- Osobe starije od 60 godina kao i osobe sa komorbiditetima su u povećanom riziku od hospitalizacije i smrti.
- Veća SARS-CoV-2 RNK opterećenja na početnom skriningu ili po prijemu povezana su sa većim rizikom od smrti.
- Groznica, kašalj i otežano disanje su generalno najčešći simptomi, praćeni malaksalošću, umorom i stvaranjem sputuma.
- Takođe se javljaju jeza, bolovi u mišićima, bolovi u kostima, bol u grlu, gastrointestinalni simptomi, neurološki simptomi, delirijum i dermatološki simptomi.
- Iako je groznica najčešći rani simptom, kod mnogih pojedinaca se uopšte ne pokazuje.
- Glavobolje su česte, mogu trajati nedeljama i mogu biti povezane sa kraćim trajanjem bolesti. Gastrointestinalni simptomi (naročito bolovi u stomaku) mogu biti povezani sa povećanim rizikom od teške bolesti. Gubitak ukusa ili mirisa (anosmija) je još jedan od simptoma COVIDa-19, koji se javlja u 28% pedijatrijskih slučajeva.
- COVID-19 takođe uzrokuje upalu pluća, oštećenje srca, oštećenje bubrega, pankreatitis, aritmiju, sepsu, moždani udar, respiratorne komplikacije i šok.
- SARS CoV-2 napada krvne sudove u plućima i povezan je sa hiperaktivnim trombocitima, što dovodi do akutnog respiratornog distres sindroma.
- Koagulacija utiče na više organa i prisutna je u 15-27% slučajeva.
- Niska zasićenost kiseonikom i plitko disanje po prijemu u bolnicu povezani su sa povišenim rizikom od smrtnosti.
- Kardiovaskularne bolesti, gojaznost, hipertenzija, dijabetes, rak, Daunov sindrom i respiratorne tegobe povećavaju stopu smrtnosti.
- Bolesti bubrega, dijaliza i nedostatak fizičke aktivnosti mogu povećati težinu bolesti.
- Organi koji se smatraju ranjivijim na infekciju virusom SARS-CoV-2, zbog nivoa ekspresije ACE2, uključuju pluća, srce, jednjak, bubrege, bešiku i ileum .
- Ekspresija ACE2 je takođe identifikovana u dijafragmi, što može da dovede do fibroze i miopatije dijafragme.
- Simptomi COVID-19 obično traju i nakon akutne faze infekcije u periodu od nekoliko nedelja do nekoliko meseci, sa implikacijama na funkcionisanje i kvalitet života povezanih sa zdravljem.
U ovu grupu spadaju i mladi i stari, hospitalizovane pacijenti, kao i oni koji su se oporavili nakon što su imali blage simptome.
Trajni simptomi su definisani kao oni koji traju najmanje 60 dana nakon dijagnoze, početka simptoma ili hospitalizacije ili najmanje 30 dana nakon oporavka od akutne bolesti ili otpusta iz bolnice.
- Američki NIH je definisao dugoročne posledice COVID-19 kao „post-akutne posledice infekcije SARS-CoV-2„ (PASC) i procenjena prevalenca se kreće od 5-10%.
- Stopa bolničke readmisije COVID-19 pacijenata je 9-29%.
- U kohorti od 410 pacijenata, 39% je u periodu od 7-9 meseci nakon prve infekcije prijavilo kao najčešće hronične simptome:
- umor
- gubitak ukusa ili mirisa
- dispneju (otežano disanje)
- glavobolju
- U manjoj studiji (n = 96), 77% pacijenata je 12 meseci nakon početne infekcije prijavilo kao najčešće simptome:
- smanjeni kapacitet vežbanja
- umor
- dispneju
- poteškoće sa koncentracijom i pronalaženjem ispravnih reči tokom govora
- problemi sa snom
- Više od 203 simptoma prijavili su COVID-19 (PASC) pacijenti u jednom većem istraživanju (n = 3.762).
- Čini se da su dugoročne posledice infekcije virusom SARS-CoV-2 povezane sa već postojećim stanjima.
Autoimune ili unutrašnje komplikacije koje su uočene nakon COVIDa-19 mogu se pripisati virusnoj infekciji koja stimuliše širok imunološki odgovor koji pogoršava osnovna stanja, sa simptomima u rasponu od vaskularnih i srčanih problema, preko poremećaja centralnog nervnog sistema i demijelinizacije, do polno specifičnih reproduktivnih komplikacija.
- Skeniranje rožnjače kod 40 pacijenata koji su se oporavili od akutnog COVIDa-19 pokazalo je veće oštećenje nervnih vlakana rožnjače kod onih pacijenata koji su prijavili neurološke simptome do četiri nedelje nakon infekcije u poređenju sa onima bez neuroloških simptoma, što ukazuje na to da bi mikroskopija rožnjače mogla biti potencijalni brzi objektivni test prilikom procene pacijenata sa COVID-19 dugoročnim posledicama.
- Istraživači su ispitivanjem plazme i izolovanih mononuklearnih ćelija periferne krvi kod 224 zdravih i bolesnih pojedinaca, koristeći bioinformatiku za analizu citokina, uspeli da naprave razliku između teške bolesti i PASC-a.
- COVID-19 čak i u svojoj blagoj prezentaciji, doveo je do upornih simptoma (do mesec dana) kod skoro polovine pojedinaca.
- Jedna od dugoročnih posledica COVIDa-19 može biti stvaranje mikroskopskih krvnih ugrušaka.
Zbog prirode simptoma, osobe sa post-COVID sindromom možda neće moći da apsorbuju kiseonik tako efikasno u nekom određenom periodu nakon infekcije.
Krvni ugrušci koji začepljuju fine mikrokapilare u plućima mogu biti krivac za ovo stanje.
Istraživači su pronašli visoke nivoe različitih inflamatornih molekula zarobljenih u mikro ugrušcima prisutnih u krvi osoba sa „produženim kovidom“.
Neki od zarobljenih molekula sadržali su proteine za zgrušavanje krvi kao što je fibrinogen, kao i alfa (2)-antiplazmin.
Ovi rezultati ukazuju na neravnotežu u mehanizmima zgrušavanja krvi u telu osoba sa „produženim kovidom“.
U normalnim uslovima, u cirkulaciji postoji konstantno molekularno povlačenje konopca – fibrinogen stvara krvni ugrušak kako bi sprečio gubitak krvi nakon povrede, a proces poznat kao fibrinoliza rastvara ove ugruške tokom zarastanja.
Međutim, povišeni nivoi alfa(2)-antiplazmina otkriveni u krvi osoba sa „produženim kovidom“ blokiraju fibrinolizu, uzrokujući nakupljanje krvnih ugrušaka.
- Procenjene prosečne stope smrtnosti nakon obolevanja od COVIDa-19 u odnosu na starosnu dob su:
- 0-34 godine = 0,004%;
- 35-44 godine = 0,068%;
- 45-54 godine = 0,23%;
- 55-64 godine = 0,75%;
- 65-74 godine = 2,5%;
- 75-84 godine = 8,5%;
- 85 i više godina = 28,3%
Ove procene ne uzimaju u obzir novije varijante virusa.
- Vazdušni prenos se definiše kao širenje infektivnog agensa izazvano širenjem jezgara kapljica (aerosola) koji ostaju zarazni kada se suspenduju u vazduhu na velikim udaljenostima i tokom vremena.
- Fizika izdahnutog vazduha i fizika protoka stvorila je hipoteze o mogućim mehanizmima prenosa virusa SARS-CoV-2 kroz aerosole.
- određeni broj respiratornih kapljica generiše mikroskopske aerosole (<5 µm) isparavanjem
- normalno disanje i razgovor rezultiraju izdahnutim aerosolima.
Dakle, osetljiva osoba može da udahne aerosole i može se zaraziti ako aerosoli sadrže virus u dovoljnoj količini da izazovu infekciju kod primaoca.
Međutim, udeo izdahnutih jezgara kapljica ili respiratornih kapljica koje isparavaju da bi stvorili aerosole i zarazna doza održivog SARS-CoV-2 potrebna za izazivanje infekcije kod druge osobe nisu poznati.
- U dve eksperimentalne studije, u kontrolisanim laboratorijskim uslovima, istraživači su generisali aerosole zaraznih uzoraka pomoću mlaznih raspršivača visoke snage i kao rezultat pronašli održivi virus SARS-CoV-2 kompetentan za replikaciju u uzorcima vazduha unutar aerosola i do 16 sati kasnije.
Ovi nalazi su dobijeni iz eksperimentalno indukovanih aerosola koji ne odražavaju normalna stanja ljudskog kašlja.
- Pacijenti inficirani virusom SARS-CoV-2 mogu disanjem emitovati 105–107 kopija genoma po satu.
- Rizik od infekcije je posebno visok u zatvorenim prostorima gde se virus može preneti razgovorom i disanjem, za razliku od otvorenog prostora gde je transmisija retka.
- Neke studije sprovedene u zdravstvenim ustanovama gde su zbrinjavani simptomatski pacijenti sa COVID-19, prijavile su prisustvo SARS-CoV-2 RNK u uzorcima vazduha [ 32 ] [ 33 ] [ 34 ] [ 35 ] [ 36 ] [ 37 ], dok u drugim sličnim ispitivanja, u zdravstvenim i nezdravstvenim ustanovama, nije utvrđeno prisustvo SARS-CoV-2 RNK; nijedna studija nije pronašla održivi virus u uzorcima vazduha.
- U okviru uzoraka u kojima je pronađena SARS-CoV-2 RNK, otkrivena količina RNK je bila u izuzetno malom broju u velikim količinama vazduha.
Otkrivanje RNK pomoću testova (RT-PCR) ne mora nužno ukazivati na replikativan i održiv virus koji bi mogao biti prenosiv i sposoban da izazove infekciju.
[ 46 ]- Prenos virusa SARS-CoV-2 se može ostvariti direktnim, indirektnim ili bliskim kontaktom sa zaraženim ljudima putem zaraženih sekreta kao što su pljuvačka i respiratorni sekret ili njihove respiratorne kapljice, koje se izbacuju kada zaražena osoba kašlje, kija, govori ili peva.
- Respiratorne kapljice su prečnika većeg od 5-10µm , dok se kapljice manje od 5µm u prečniku nazivaju jezgra kapljica ili aerosoli.
- Prenošenje respiratornih kapljica može se desiti kada je osoba u bliskom kontaktu (u krugu od 1 metra) sa zaraženom osobom koja ima respiratorne simptome (npr. kašalj ili kijanje) ili koja govori ili peva.
U ovim okolnostima, respiratorne kapljice koje uključuju virus mogu doći do usta, nosa ili očiju osetljive osobe i mogu rezultirati infekcijom.
- Indirektni kontaktni prenos koji uključuje kontakt osetljivog domaćina sa kontaminiranim predmetom ili površinom (prenos fomita) takođe može biti moguć.
- Respiratorni sekret ili kapljice koje izbace zaražene osobe mogu kontaminirati površine i predmete, stvarajući fomite (kontaminirane površine).
Na tim površinama mogu se naći održivi virusi SARS-CoV-2 i / ili virusna RNK, otkriveni RT-PCR-om tokom perioda koji se broji satima ili danima, u zavisnosti od ambijentalne okoline (uključujući temperaturu i vlažnost) i vrste površine.
Posebno je visoka koncentracija u zdravstvenim ustanovama u kojima su se lečili pacijenti sa COVID-19.
- Stoga se prenos može desiti i indirektno preko dodirnih površina u neposrednom okruženju ili preko predmeta kontaminiranih virusom zaražene osobe (npr. stetoskop ili termometar), koje prati dodirivanje usta, nosa ili očiju.
- Uprkos doslednim dokazima o kontaminaciji površina SARS-CoV-2 i preživljavanju virusa na određenim površinama, ne postoje konkretni izveštaji koji direktno pokazuju prenos fomita.
Osobe koji dolaze u kontakt sa potencijalno zaraznim površinama često imaju i bliski kontakt sa zaraznom osobom, što otežava uočavanje razlike između prenosa respiratornih kapljica i fomita.
Međutim, prenos fomita se smatra verovatnim načinom prenosa virusa SARS-CoV-2, s obzirom na dosledna saznanja o kontaminaciji sredine u blizini zaraženih slučajeva i činjenice da drugi koronavirusi i respiratorni virusi mogu da se prenose na ovaj način. - Ipak, smatra se da je rizik od zaraze fomitima nizak.
- Fekalno-oralni prenos (ili respiratorni prenos kroz aerosolizovane fekalije) može biti moguć, ali postoje ograničeni posredni dokazi koji podržavaju ovaj način prenosa.
- Nije zabeležen prenos putem drugih telesnih tečnosti (uključujući prenos seksualnim kontaktom ili prenos putem krvi).
- Iako je virus otkriven u krvi, cerebrospinalnoj tečnosti, perikardijalnoj tečnosti, pleuralnoj tečnosti, urinu, spermi, pljuvački, očnom tkivu, uključujući rožnjaču, suze i sekrete konjunktive, kao i u srednjem uvu i mastoidu, prisustvo virusa ili virusne komponente se ne poistovećuju sa zaraznošću.
- SARS-CoV-2 se ne prenosi polnim putem, ali može uticati na plodnost muškaraca, mada to tek treba potvrditi.
- Vertikalni prenos se javlja retko.
- Postoje ograničeni dokazi o opsegu vertikalnog prenosa i njegovom vremenu.
- Sveukupno, 6,3% novorođenčadi rođenih od majki sa COVID-19 imalo je pozitivan test na SARS-CoV-2 pri rođenju.
Takođe postoje dokazi o prisustvu antitela protiv SARS-CoV-2 kod novorođenčadi koja su imala negativan test na SARS-CoV-2, rođenih od COVID-19 pozitivnih majki.
- Pokazalo se da stopa zaraze nije veća ukoliko se beba rodi vaginalno, doji ili ako joj se dozvoli kontakt sa majkom.
- Iako su fragmenti virusa otkriveni u majčinom mleku, smatra se da je ovaj nalaz neuobičajen i kada se desi, povezan je sa blagim simptomima kod novorođenčadi. Anti-SARS-CoV-2 antitela su zastupljenija u majčinom mleku u poređenju sa virusnim fragmentima.
- Vertikalni prenos se verovatno neće dogoditi ako se preduzmu ispravne higijenske mere predostrožnosti.
Nastaje uglavnom kapljičnim putem i bliskim kontaktom sa zaraženim simptomatskim slučajevima.
- Prenosivost zavisi od količine održivog virusa koji osoba širi (virusno opterećenje je najveće neposredno pre ili oko pojave simptoma i tokom prvih 5-7 dana bolesti), vrste kontakta i postojećih mera za sprečavanje i kontrolu infekcije.
- Procenjuje se da većina pojedinaca više nije zarazna nakon 10 dana od pojave simptoma.
- Iako je količina virusa potrebna za zarazu drugog pojedinca nepoznata, čini se da su blagi i umereni slučajevi zarazni ne duže od 10 dana od pojave simptoma, dok teško bolesni ili imunokompromitovani pacijenti mogu biti zarazni 20-70 dana od početka pojave simptoma.
- Sistematski pregled objavljenih studija o SARS-CoV-1, SARS-CoV 2 i MERS-CoV nije otkrio nijednu koja je prijavila izolaciju zaraznog virusa kod pacijenata sa COVIDom-19 nakon 9 dana od pojave simptoma, uprkos visokom virusnom opterećenju.
- Prijavljen je prenos sa asimptomatskih slučajeva (laboratorijski potvrđeni slučajevi koji nikada ne razviju simptome).
Međutim, većina dokaza je zasnovana na ranim podacima iz Kine i ima ograničenja.
- Svetska zdravstvena organizacija navodi da asimptomatski slučajevi nisu glavni pokretač ukupne dinamike epidemije.
- Brojne studije nisu izvestile o dokazima asimptomatskog prenosa sa osoba zaraženih virusom SARS-CoV-2.
- U skrining studiji, nakon zaključavanja, na skoro 10 miliona stanovnika u Vuhanu, nije bilo pozitivnih testova među 1174 bliskih kontakata asimptomatskih slučajeva. Pored toga, sve virusne kulture od asimptomatski pozitivnih slučajeva su bile negativne, što ukazuje da asimptomatski pozitivni slučajevi u studiji nisu bili zarazni.
- Procenjujući prevalencu asimptomatskih slučajeva u populaciji, jedna meta-analiza rađena na uzorku od preko 50.000 ljudi, otkrila je da je 15,6% potvrđenih slučajeva bilo asimptomatsko u vreme testiranja a da je približno polovina razvila simptome kasnije.
- Kada su asimptomatski pojedinci prenosnici, veća je verovatnoća da će inficirani razviti asimptomatski COVID-19.
- Ukupna procena udela ljudi koji se zaraze i ostaju asimptomatski tokom infekcije se procenjuje na 17% do 33%.
- I asimptomatski i pre-simptomatski pojedinci imaju slične količine virusa u nosu i grlu u poređenju sa simptomatskim pacijentima.
- Pojedinci bez simptoma mogu biti zarazni.
- Procenjuje se da su asimptomatske osobe zarazne između 5 i 10 dana.
- Pacijentima zaraženim asimptomatskim ili mladim (<20 godina) osobama može biti potrebno više vremena da razviju simptome od onih zaraženih drugim grupama pojedinaca.
- Zdravstveni radnici mogu imati ulogu u asimptomatskom prenošenju.
- Od 249 zdravstvenih radnika koji su radili u bolničkim jedinicama sa pacijentima sa COVID-19 tokom jednog meseca, 19 (7,6%) je testirano pozitivno na antitela na SARS-CoV-2. Od tih 19 sa pozitivnom serologijom, 11 (57,9%) je prijavilo prethodne simptome bolesti.
- Izvedena studija preseka na 2872 zdravstvena radnika pokazala je da je 5,4% asimptomatskih zdravstvenih radnika koji su bili u kontaktu sa COVID-19 obolelim pacijentima bilo pozitivno, u poređenju sa 0,6% asimptomatskih zdravstvenih radnika koji nisu bili u direktnom kontaktu sa istima.
- Deca imaju veću verovatnoću da budu asimptomatska.
- Smatralo se da je objedinjeni udeo asimptomatskih slučajeva kod dece značajan (oko 40%).
- Međutim, nedavna istraživanja otkrila su da je stopa asimptomatske infekcije kod dece bila vrlo niska (1% u poređenju sa 9% kod odraslih u jednoj studiji i 0,6% u poređenju sa 1,8% kod odraslih u drugoj studiji), što ukazuje da deca izgleda nemaju poseban značaj u pokretanju pandemije.
- Prenos virusa u školama je generalno nizak.
Procenjuje se da je period inkubacije između 1 i 14 dana, sa medijanom od 5 do 7 dana.
[ 1 ] [ 2 ]Održivi virus je relativno kratkotrajan; zaraznost dostiže vrhunac oko 1 dan pre pojave simptoma i opada u roku od 7 dana.
[ 3 ]Srednji period inkubacije kod dece je 9,6 dana.
[ 4 ]- U proseku se simptomi javljaju 5 dana nakon izlaganja virusu a u rasponu od 2-14 dana.
Zaražene osobe mogu biti prenosioci virusa nekoliko dana pre pojave simptoma.
Neki pojedinci nikada ne razviju simptome, ali i dalje mogu biti prenosioci.
Manje od 2.5% zaraženih osoba pokazuje simptome pre drugog dana nakon izlaganja virusu.
- Postoje dokazi da mlađe (<14) i starije (> 75) osobe imaju duži period inkubacije dok je kod adolescenata i mlađe odrasle populacije (15-24 godine) procenjeni period inkubacije ~ 2 dana.
- Pojedinci mogu imati pozitivan test na COVID-19 čak iako nemaju kliničke simptome bolesti.
- Pojedinci bez simptoma mogu biti zarazni.
- I asimptomatski i pre-simptomatski pojedinci imaju slične količine virusa u nosu i grlu u poređenju sa simptomatskim pacijentima.
- Najveća zaraznost može biti tokom perioda inkubacije, jedan dan pre nego što se simptomi razviju.
- Procenjuje se da većina pojedinaca više nije zarazna nakon 10 dana od pojave simptoma.
- Iako je količina virusa potrebna za zarazu drugog pojedinca nepoznata, čini se da su blagi i umereni slučajevi zarazni ne duže od 10 dana od pojave simptoma, dok teško bolesni ili imunokompromitovani pacijenti mogu biti zarazni 20-70 dana od početka pojave simptoma.
- Sistematski pregled objavljenih studija o SARS-CoV-1, SARS-CoV 2 i MERS-CoV nije otkrio nijednu koja je prijavila izolaciju zaraznog virusa kod COVID-19 pacijenata nakon 9 dana od pojave simptoma, uprkos visokom virusnom opterećenju.
- Procenjuje se da su asimptomatske osobe zarazne između 5 i 10 dana.
- Asimptomatskim i blago bolesnim pacijentima koji imaju pozitivan test na SARS-CoV 2 potrebno je manje vremena da se testiraju negativni nego teškim bolesnicima.
- Pacijentima zaraženim asimptomatskim ili mladim (<20 godina) osobama može biti potrebno više vremena da razviju simptome od onih zaraženih drugim grupama pojedinaca.
- RNK virusno opterećenje u gornjem respiratornom traktu ima tendenciju da dostignu maksimum u roku od nekoliko dana od pojave simptoma i postaje neotkriveno približno dve nedelje nakon što simptomi počnu. Trajanje infektivnog perioda je nepoznato, iako pacijenti mogu imati pozitivan test na RNK virusa SARS CoV-2 tokom dužeg vremenskog perioda, posebno u uzorcima stolice.
- Kod pacijenata otpuštenih iz bolnice i dalje se može u uzorcima izdahnutog vazduha otkriti RNK virusa SARS-CoV-2 (~ 7.000 kopija genoma na sat), mada infektivnost ovih pacijenata nije poznata.
- Procenjena prenosivost virusa SARS-CoV-2 među ljudima (R0) se kreće od 2.2 do 5.7.
R0 je matematički izraz koji ukazuje na prenosivost zarazne bolesti.
R0 nam govori o prosečnom broju ljudi za koji se smatra da jedna obolela osoba može da zarazi.
Konkretno se odnosi na populaciju ljudi koja prethodno nije bila zaražena.
Na primer, ako R0 ima vrednost 3, smatra se da obolela osoba može da zarazi u proseku 3 druge osobe.
Ta replikacija će se nastaviti dok se ne stvori imunitet u zajednici.
Postoje tri mogućnosti za potencijalni prenos ili pad bolesti, u zavisnosti od njene vrednosti R0:
- Ako je R0 manji od 1, svaka postojeća infekcija uzrokuje manje od jedne nove infekcije.
U ovom slučaju, bolest je u fazi opadanja i nestajanja. - Ako je R0 jednako 1, svaka postojeća infekcija izaziva jednu novu infekciju.
Bolest je prisutna i stabilna, ali nema opasnosti od izbijanja epidemije. - Ako je R0 veći od 1, svaka postojeća infekcija izaziva više od jedne nove infekcije.
Bolest se aktivno prenosi između ljudi, a može doći i do izbijanja epidemije.
- Skorija procena za R0 iznosi 2,5.
- Procenjuje se da je vreme između početka simptoma kod primarnog pacijenta i početka simptoma kod pacijenta zaraženog u lancu prenosa približno 5,45 dana (raspon od 4,2 do 6,7 dana).
- Virusno opterećenje je najveće u gornjim disajnim putevima (nazofarinksu i orofarinksu) rano u toku infekcije (obično dostiže vrhunac u prvoj nedelji bolesti), a zatim se povećava u donjim disajnim putevima (sputum). Virusno opterećenje se smanjuje nakon pojave simptoma. Pacijenti sa teškom bolešću imaju veća virusna opterećenja u poređenju sa onima sa blagom bolešću. Virusno opterećenje gornjih disajnih puteva je uporedivo između asimptomatskih i simptomatskih pacijenata; međutim, većina studija pokazuje brži virusni klirens kod asimptomatskih u poređenju sa simptomatskim osobama.
- Veća virusna opterećenja u brisevima asimptomatskih kontakata su povezana sa većim rizikom od razvoja simptomatske bolesti i ti kontakti imaju kraće periode inkubacije od onih sa manjim virusnim opterećenjem.
- Čak i oni sa niskim virusnim opterećenjem mogu preneti virus.
- RNK virusno opterećenje u gornjem respiratornom traktu ima tendenciju da dostignu maksimum u roku od nekoliko dana od pojave simptoma i postaje neotkriveno približno dve nedelje nakon što simptomi počnu. Trajanje infektivnog perioda je nepoznato, iako pacijenti mogu imati pozitivan test na RNK virusa SARS CoV-2 tokom dužeg vremenskog perioda, posebno u uzorcima stolice.
- Prosečno trajanje osipanja je 17 dana u gornjim disajnim putevima, 14.6 dana u donjim disajnim putevima, 17.2 dana u stolici i 16.6 dana u uzorcima seruma. Maksimalno trajanje osipanja bilo je 83 dana u gornjim disajnim putevima, 59 dana u donjim disajnim putevima, 126 dana u stolici i 60 dana u uzorcima seruma. Međutim, nije otkriven nijedan živi virus nakon 9. dana simptoma, uprkos uporno visokim virusnim opterećenjima. Trajanje virusnog osipanja bilo je duže kod simptomatskih pacijenata u poređenju sa asimptomatskim pacijentima i kod pacijenata sa teškim simptomima u poređenju sa onima koji su nisu imali teške simptome bolesti.
Period zaraznosti je daleko kraći od vremena otkrivanja virusnog osipanja. Nijedan živi virus nije izolovan kod pacijenata sa blagom ili umerenom bolešću nakon 10 dana simptoma ili nakon 20 dana kod onih sa ozbiljnom ili kritičnom bolešću, uprkos virusnom osipanju. Podaci o dinamici virusnog osipanja kod ljudi sa trajnom asimptomatskom infekcijom su nedosledni.
[ 2 ]- Ne postoje ubedljivi dokazi da je trajanje osipanja virusa u korelaciji sa trajanjem zaraznosti.
- Faktori povezani sa produženim virusnim osipanjem uključuju:
- muški pol
- godine starosti (starije osobe)
- hipertenziju povezanu sa komorbiditetima
- odložen prijem u bolnicu nakon pojave simptoma ili teške bolesti
- upotrebu invazivne mehaničke ventilacije ili kortikosteroida
- Virusno osipanje kod imunokompromitovanih pacijenata može da traje i duže od 2 meseca.
- Kod pacijenata otpuštenih iz bolnice i dalje se može u uzorcima izdahnutog vazduha otkriti RNK virusa SARS-CoV-2 (~ 7.000 kopija genoma na sat), mada infektivnost ovih pacijenata nije poznata.
SARS-CoV-2 je usko povezan sa drugim koronavirusima koji cirkulišu u slepim miševima u jugoistočnoj Aziji.
- Prethodni koronavirusi su prošli kroz srednjeg domaćina sisara pre nego što su zarazili ljude, ali prisustvo ili identitet srednjeg domaćina SARS-CoV-2 nije poznat.
- Trenutni dokazi ukazuju na to da je direktan prelaz sa slepih miševa na ljude verovatan.
SARS-CoV-2 koristi isti receptor za ulazak u ćelije kao i SARS-CoV-1 koronavirus koji je cirkulisao sezone 2002/2003.
- Zaražene lasice povezuju se sa prenosom virusa SARS-CoV-2 na ljude.
- Belorepi jeleni su podložni virusu SARS-CoV-2 putem intranazalne inokulacije i mogu efikasno da prenesu virus na druge jelene posrednim kontaktom.
- Istraživači su eksperimentalno izlagali velike smeđe slepe miševe (Eptesicus fuscus) virusu SARS-CoV-2 orofaringealnim i nazalnim putem i nisu pronašli naknadne znakove infekcije, kliničkih simptoma ili prenosa.
- Nije zabeležen prenos virusa sa čoveka na pacova.
- Belonogi miševi mogu se eksperimentalno zaraziti virusom SARS-CoV-2 putem intranazalnog izlaganja i sposobni su da direktnim kontaktom prenose virus na nezaražene jedinke.
- Zečevi izloženi virusu SARS-CoV-2 intranazalnim putem razvijaju asimptomatske infekcije. Infektivni virus se može naći u nosu i do 7 dana nakon izlaganja.
- Bankarske voluharice (Myodes glareolus) serokonvertiraju nakon izlaganja virusu, ali su asimptomatske i ne prenose infekciju drugima.
- Zlatni sirijski hrčci i tvorovi su podložni infekciji.
- Pored ljudi i neki drugi primati su podložni infekciji virusom SARS-CoV-2.
- Rakunoliki psi (sisari srodni lisicama) su osetljivi na COVID-19 i pokazalo se da međusobno prenose infekciju.
- Vidre su imale pozitivan test na virus SARS-CoV-2 nakon primećenih blagih respiratornih simptoma.
- Domaće mačke su podložne infekciji virusom SARS-CoV-2 i isti mogu preneti drugim mačkama kapljičnim putem ili aerosolom na kratke razdaljine.
- Divlje mačke (tigrovi i lavovi) mogu biti zaražene virusom SARS-CoV-2, iako je njihova sposobnost širenja na ljude nepoznata. Studije su potvrdile da su čuvari preneli virus SARS-CoV-2 tigrovima i lavovima u Zoološkom vrtu.
- Gorile u zatočeništvu su imale pozitivan test na virus SARS-CoV-2.
- Patke, guske, ćurke, prepelice, pilići i svinje, ostali su nezaraženi nakon eksperimentalnog izlaganja virusu SARS-CoV-2.
- Goveda izložena virusu SARS-CoV-2 nisu prikazala kliničku sliku bolesti, ali je primećen nizak nivo virusnog osipanja u nosu. Prenos zaraze nije zabeležen.
- Psi izloženi virusu SARS-CoV-2 stvorili su antitela na virus ali nisu pokazivali kliničke simptome bolesti.
- U Italiji je približno 3-6% domaćih pasa i mačaka imalo neutrališuća antitela na virus SARS-CoV-2, mada ne postoje dokazi da virus mogu da prenesu na ljude.
- Zabeležen je slučaj prenosa virusa SARS-CoV-2 sa čoveka na psa i mačku.
- Virus SARS-CoV-2 može preživeti na površinama od nekoliko sati do nekoliko dana i stabilan je u vazduhu najmanje nekoliko sati, u zavisnosti od prisustva UV zraka, temperature i vlažnosti.
- SARS-CoV-2 se pokazao stabilan do 7 dana (25-27° C; RH 35%) na glatkim površinama, uključujući plastiku, nerđajući čelik, staklo, keramiku, drvo, rukavice od lateksa i hirurške maske.
- SARS CoV-2 je detektovan na papirnoj valuti do 24 sata, na odeći do 4 sata i na koži do 96 sati.
- Postojanost virusa se smanjuje sa višim temperaturama (37° C), a povećava na hladnijim temperaturama (4° C).
- Posle 3 sata (22° C, RH 65%) nije otkriven zarazni virus na štampanom papiru ili papirnoj maramici.
- Drugog dana virus nije pronađen na obrađenom drvetu i tkanini.
- Četvrtog dana virus nije pronađen na staklu ili novčanici.
- Sedmog dana virus nije pronađen na nerđajućem čeliku ili plastici.
- SARS-CoV-2 može da opstane na plastičnim i metalnim površinama do 3 dana (21-23° C, 40% RH) a infektivni virus može biti prisutan na spoljnjem sloju hirurške maske nakon 7 dana (22° C, 65% RH).
- U zatvorenom okruženju, zarazni virus je opstao na tkanini do 1 dan, na čeliku i betonu do 3 dana, a na nitrilima, Tyvek materijalu, respiratorima N95, stiroporu, kartonu, gumi i staklu do 4 dana.
- SARS-CoV-2 RNK je otkrivena u sobama simptomatskih i asimptomatskih putnika (na krstarenjima) do 17 dana.
- U odsustvu sunčeve svetlosti, infektivni SARS-CoV-2 može opstati na neporoznim površinama (na primer, staklu, vinilu) najmanje 28 dana na 20° C i 50% RH. Više temperature znatno umanjuju stabilnost virusa SARS-CoV-2.
- Zbog efekata isparavanja, modeliranje sugeriše da vrući, suvi uslovi, povećavaju aerosolni rizik za infekciju virusom SARS-CoV-2, iako hladni, vlažni uslovi olakšavaju prenos kapljičnim putem.
- Eksperimentalne studije koje su koristile SARS-CoV-2 aerosole, otkrile su da simulirana sunčeva svetlost brzo inaktivira virus, sa 90% smanjenjem infektivne koncentracije nakon 6 minuta na suncu visokog intenziteta (slično polovini juna) i 19 minuta na suncu slabog intenziteta (slično ranom martu ili oktobru).
- U tami, poluvreme eliminacije aerosolizovanog virusa SARS-CoV-2 je približno 86 minuta.
- Sama vlažnost nije imala značajan uticaj na preživljavanje aerosolizovanog virusa.
- Poluživot virusa SARS-CoV-2 u vidu aerosola je 2,7 sati (bez sunčeve svetlosti, čestice <5 mm, testirano na 21-23° C i 65% RH), zadržavajući infektivnost do 16 sati u odgovarajućim uslovima (23° C, 53% RH, bez sunčeve svetlosti) .
- Trenutno nema dokaza da se SARS-CoV-2 prenosi na ljude putem hrane ili ambalaže za hranu izuzev hipotetički.
- SARS-CoV-2 može da opstane najmanje dve nedelje na temperaturama u frižideru (4° C) .
- SARS-CoV-2 zadržava infektivnost najmanje 21 dan kada se inokulira u smrznutu hranu i skladišti na -20° C.
- Infektivni SARS-CoV-2 pronađen je na ambalaži smrznute hrane, ali nije povezan sa stvarnim infekcijama.
- UV svetlost, etanol, vodonik-peroksid i hipohlorit mogu da se koriste za smanjenje površinske kontaminacije.
- Tečnosti za utrljavanje ruku na bazi alkohola pokazale su se efikasne za deaktivaciju virusa SARS-CoV-2.
- Izbeljivači sa hlorom (1%, 2%) i 70% etanol su se pokazali efikasni protiv živih virusa u laboratorijskim testovima.
- Hlorheksidin se pokazao kao neefikasan.
- EPA je objavila spisak dezinfekcionih sredstava za koje je utvrđeno da su efikasni protiv SARS-CoV-2.
- Redovna dezinfekcija bolničkih soba (benzalkonijumskim maramicama) može smanjiti prisustvo virusa SARS-CoV-2 na površinama.
- Toplota, sapun i etanol su mogli da dekontaminiraju virusne varijante SARS-CoV-2 (B.1.1.7 i B.1.351) na različitim površinama.
- Oralna antiseptička sredstva za ispiranje koja sadrže povidon-jod u koncentracijama iznad 0,5%, pokazala su se efikasnim u dekontaminaciji virusa SARS-CoV-2, potpuno inaktivirajući virus (za 15-30 s) u laboratorijskim testovima.
- Antiseptici na bazi joda mogu dekontaminirati nazalne prolaze, iako je uticaj na transmisiju nepoznat.
- Istraživanja pokazuju da se virus SARS-CoV-2 može inaktivirati u roku od 1 minuta na čistom bakru ili površinama presvučenim bakrom.
- Istraživači su identifikovali tri metode koje mogu dekontaminirati respiratore N95 uz održavanje fizičkog integriteta:
- UV zračenje
- zagrevanje na 70 ° C
- ispareni vodonik-peroksid
Tabela ispod upoređuje efikasnost ugrađene filtracije (FFE) – koliko dobro materijal filtrira čestice za uobičajene tipove maski koje se preporučuju za javnost.
[ 1 ]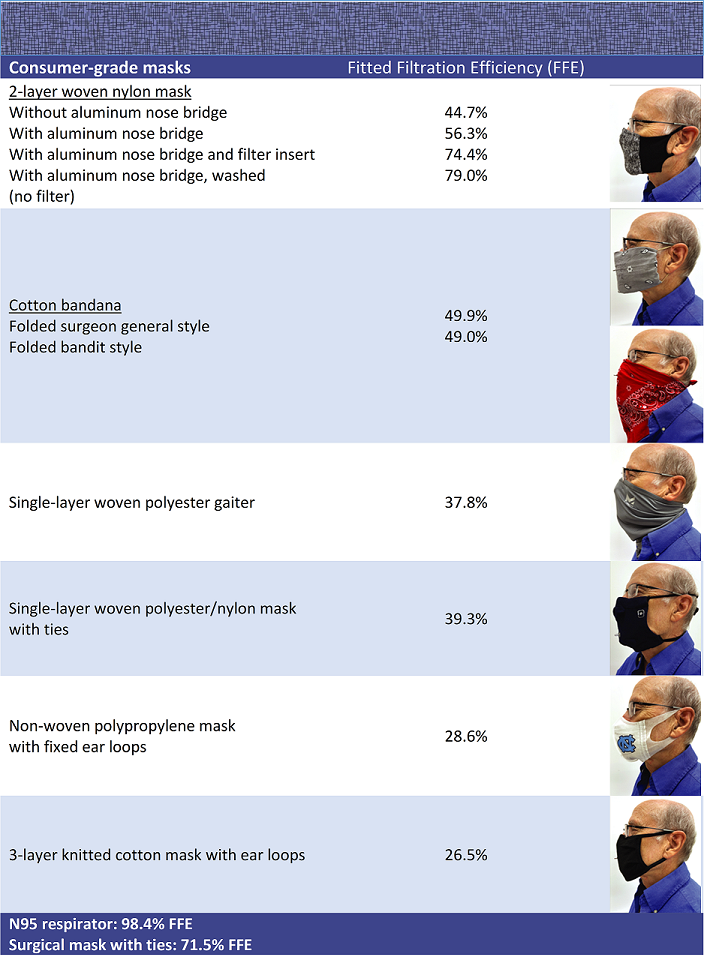
- Izveštaj jedne studije pokazuje da je 85% obolelih stalno ili skoro stalno nosilo zaštitnu masku.
- Hirurške maske, nemedicinske maske i štitnici za lice stvaraju značajne mlazove curenja koji imaju potencijal da rasprše čestice tečnosti opterećene virusom za nekoliko metara.
Važno je biti svestan ovog toka, kako biste izbegli lažni osećaj sigurnosti koji može nastati kada stojite sa strane ili iza osobe koja nosi hiruršku masku, nemedicinsku masku ili vizir.
- Maske od pamučnih majica su se pokazale neefikasne u smanjenju emisije čestica kada pojedinci pričaju, dišu, kihnu ili kašlju, pri čemu one jednoslojne povećavaju emisiju čestica tokom ovih aktivnosti.
- Tokom pandemije gripa H1N1 (svinjski grip) 2009. godine, podsticanje javnosti da opere ruke značajno je smanjilo učestalost infekcije, dok nošenje maski za lice nije.
- Hirurške maske za lice su namenjene za odbacivanje nakon jednokratne upotrebe.
Kako postaju vlažne tako postaju porozne i gube funkciju.
Eksperimenti su pokazali da se virus SARS -CoV -2 može otkriti na spoljnoj površini maske do 7 dana.
- N95 filtrirajući respiratori za lice možda neće postići očekivani nivo zaštite od bakterija i virusa.
- Zdravstveni radnici mogu razviti glavobolju nakon upotrebe maske za lice N95.
Kraće trajanje nošenja maski može smanjiti učestalost i ozbiljnost ovih glavobolja.
- Neke od neželjenih posledica nošenja zaštitne maske su:
- povišen ugljen-dioksid u krvi
- smanjena zasićenost krvi kiseonikom
- značajno povećanje brzine rada srca i disanja
- smanjenje kardiopulmonalnog kapaciteta
- poremećaj parametara plućne funkcije
- visoki krvni pritisak
- arterioskleroza
- koronarna bolest srca (metabolički sindrom)
- oksidativni stres sa endotelnom disfunkcijom
- respiratorna oštećenja
- neurološke bolesti
- otežano disanje
- kratak dah
- mučnina
- vrtoglavica
- glavobolja
- bezvoljnost
- pad kognitivnih i psiho-motornih sposobnosti
- problemi sa koncentracijom
- dezorjentacija
- deregulacija telesne temperature
- narušeno vidno polje
- ograničena verbalna i neverbalna komunikacija
- gljivične, bakterijske ili virusne infekcije uzrokovane akumulacijom klica na masci zbog toplog i vlažnog okruženja
- umor
- pospanost
- svrab
- akne
- iritacija kože
- ekcem
- urtikarija
- hiperpigmentacija
- rinitis
- anksioznost
- depresija
- stres
- gingivitis (upala desni)
- halitoza (neprijatan zadah)
- kandidijaza (gljivična infekcija sluznice)
- heilitis (upala usana)
- Loše performanse filtracije, nepravilna upotreba hirurških i društvenih maski, kao i njihova česta ponovna upotreba, ukazuju na povećan rizik od infekcije.
- Maske izazivaju zadržavanje vlage.
- Toplo i vlažno okruženje koje se stvara pod maskom predstavlja idealno tlo za rast i razmnožavanje različitih patogena kao što su bakterije i gljivice, a takođe dozvoljava i nakupljanje virusa.
- Topla i vlažna mikroklima maske pogoduje nakupljanju različitih klica na maskama i ispod njih, a gustina klica je merljivo proporcionalna dužini vremena nošenja maske.
- Posle samo 2 sata nošenja maske, gustina patogena se povećava desetostruko.
- Sa mikrobiološkog i epidemiološkog stanovišta, maske u svakodnevnoj upotrebi predstavljaju rizik od kontaminacije.
To se može dogoditi kao strana kontaminacija, ali i kao samo-kontaminacija.
S jedne strane, klice se usisavaju ili se pričvršćuju za maske kroz konvekcijske struje.
S druge strane, budući da dah koji sadrži klice stalno prodire u masku i da je stopa reprodukcije patogena veća izvan sluznice, potencijalni infektivni agensi iz nazofarinksa se prekomjerno akumuliraju i sa spoljne i sa unutrašnje strane maske tokom disanja.
To se pogoršava kontaktom sa kontaminiranim rukama.
- Neki od patogena su prilično ozbiljne bakterije i gljivice koje mogu izazvati bolesti, poput E. coli (54%), Staphylococcus aureus (25%), Candida (6%), Klebsiella (5%), Enterococci (4%), Pseudomonads (3%), Enterobacter (2%), Micrococcus (1%)…
- U drugom istraživanju, bakterija Staphylococcus aureus (57% svih otkrivenih bakterija) i gljivica Aspergillus (31% svih otkrivenih gljivica) bile su dominantne klice na 230 pregledanih hirurških maski.
- Nakon više od šest sati upotrebe, na 148 maski medicinskog osoblja pronađeni su sledeći virusi po opadajućem redosledu:
- adenovirusi
- bokavirusi
- respiratorni sincicijalni virus
- virusi gripa
- Iz ovog aspekta, takođe je problematično to što vlaga distribuira ove potencijalne patogene u obliku sitnih kapljica putem kapilarnog dejstva na masku i u njoj, pri čemu se dalje može dogoditi unutrašnja i spoljašnja proliferacija u smislu sopstvene i strane kontaminacije aerosolima.
- Pokazalo se da su svi subjekti koji su nosili maske ispuštali u vazduh znatno više manjih čestica veličine 0,3-0,5 μm u odnosu na one bez maske, pri disanju, govoru i kašljanju (tkanina, hirurške maske, maske N95).
- Povećanje otkrivanja rinovirusa u nadzornim studijama nemačkog RKI -a od 2020. godine, moglo bi biti dalji pokazatelj ovog fenomena, jer je opšta populacija te godine konzistentno koristila maske u javnim prostorima.
- U laboratorijskom eksperimentu pokazano je da i hirurške maske i maske N95 imaju nedostatke u zaštiti od virusa SARS-CoV-2 i virusa gripa korišćenjem aerosola bez virusa. U ovoj studiji, maska N95 ekvivalentna FFP2 imala je značajno bolju zaštitu (8-12 puta efikasnija) od hirurške maske, ali nijedan tip maske nije uspostavio pouzdanu zaštitu od korone i virusa gripa.
U oba tipa maski mogu neometano prodreti čestice aerosola prečnika od 0,08 do 0,2 μm.
I SARS CoV-2 patogeni veličine od 0,06 do 0,14 μm i virusi gripa sa 0,08 do 0,12 μm su nažalost znatno ispod veličine pora maske.
- Kapacitet filtriranja maske N95 do 0,3 μm se obično ne postiže hirurškim i platnenin maskama.
Kapljice aerosola, koje imaju prečnik od 0,09 do 3 μm, trebalo bi da služe kao transportni medijum za viruse.
One takođe prodiru u medicinske maske za 40%.
Često postoji i loše prijanjanje između lica i maske, što dodatno narušava njihovu funkciju i bezbednost.
Akumulacija kapljica aerosola na maski je problematična. Ne samo da apsorbuju nanočestice kao što su virusi, već i prate protok vazduha pri udisanju i izdisanju, što dovodi do njihovog daljeg prenosa.
Pored toga, opisan je fizički proces raspadanja kapljica aerosola pri rastućim temperaturama, što se takođe dešava ispod maske.
Ovaj proces može dovesti do smanjenja veličine sitnih kapljica vode do prečnika virusa.
Maske filtriraju veće kapljice aerosola, ali ne mogu zadržati same viruse i takve manje kapljice aerosola koje potencijalno sadrže viruse manje od 0,2 μm i stoga ne mogu zaustaviti dalje širenje virusa.
- Nedavna eksperimentalna studija je čak pokazala da svi ljudi koji nose maske (hirurške, N95, maske od tkanine) ispuštaju značajno i proporcionalno manje čestice veličine od 0,3 do 0,5 μm u vazduh od ljudi bez maske, kada dišu, govore i kašlju.
Prema tome, maske deluju kao raspršivači i doprinose proizvodnji veoma finih aerosola.
Manje čestice se, međutim, šire brže i dalje od velikih iz fizičkih razloga.
Od posebnog interesa u ovoj eksperimentalnoj referentnoj studiji bio je nalaz da je ispitanik koji je nosio jednoslojnu masku od tkanine takođe bio u stanju da oslobodi ukupno 384% više čestica (različitih veličina) kada diše nego osoba bez maske.
- Iz navedenih razloga, (svakodnevne) maske se čak smatraju opštim rizikom od infekcije u opštoj populaciji: navodna bezbednost, samim tim, postaje bezbednosni rizik.
- U meta-analizi koju je naručila SZO, nije se mogao pokazati nikakav efekat maski u kontekstu prevencije pandemije virusa gripa
- U 14 randomizovanih kontrolisanih studija nije pokazano smanjenje prenošenja laboratorijski potvrđenih infekcija gripom.
Zbog slične veličine i puteva distribucije vrsta virusa (influenca i korona), podaci se takođe mogu preneti na SARS-CoV-2.
- Ipak, kombinacija povremenog nošenja maske sa adekvatnim pranjem ruku izazvala je blago smanjenje infekcija gripom u jednoj studiji.
Međutim, s obzirom da u ovoj studiji nije postignuto razdvajanje higijene ruku i maski, zaštitni efekat se pre može pripisati higijeni ruku s obzirom na prethodno navedene podatke
- Maske koje se trenutno koriste za decu su isključivo maske za odrasle proizvedene u manjim geometrijskim dimenzijama i nisu bile posebno testirane niti odobrene za ovu svrhu.
- Naučnici iz Singapura uspeli su da pokažu u svojoj studiji objavljenoj u časopisu „Nature” da se kod dece uzrasta između 7 i 14 godina koja su nosila FFP2 maske samo 5 minuta, pokazalo povećanje nivoa CO2 u udisaju i izdisaju, što ukazuje na poremećenu respiratornu fiziologiju.
- Međutim, poremećena respiratorna fiziologija kod dece može imati dugoročne posledice na zdravlje.
Poznato je da blago povišeni nivoi CO2 povećavaju broj otkucaja srca, krvni pritisak, glavobolju, umor i poremećaj koncentracije.
- Dugotrajno nošenje zaštitnih maski kod dece može da ih potakne da dišu na usta, što može da utiče na normalan razvoj njihovih lica i fiziološko zdravlje.
- Nedavna opservaciona studija desetina hiljada dece koja nose maske u Nemačkoj pomogla je istražiteljima da objektiviziraju žalbe na glavobolje (53%), poteškoće u koncentraciji (50%), neraspoloženje (49%), poteškoće u učenju (38%) i umor kod 37 % od 25.930 procenjene dece.
Od posmatrane dece, 25% je imalo novonastalu anksioznost, pa čak i noćne more.
- Kod dece se preko maski dalje održavaju scenariji pretnji koje generiše okolina, u nekim slučajevima i dodatno intenzivirani i na taj način se pojačava postojeći stres (prisustvo podsvesnih strahova).
- Ovo zauzvrat može dovesti do porasta psihosomatskih bolesti i bolesti povezanih sa stresom.
- Prema mišljenju stručnjaka, maske blokiraju osnovu ljudske komunikacije i razmene emocija i ne samo da ometaju učenje, već lišavaju decu pozitivnih efekata osmeha, smeha i emocionalne mimikrije.
- Suprotno naučno utvrđenom standardu medicine zasnovane na dokazima, nacionalne i međunarodne zdravstvene vlasti dale su svoje teorijske procene o maskama na javnim mestima, iako obavezno nošenje maski stvara varljiv osećaj sigurnosti.
- Istorija savremenog doba pokazuje da već u pandemijama gripa 1918–1919, 1957–58, 1968, 2002, 2004–2005 (SARS), kao i kod gripa 2009, maske u svakodnevnoj upotrebi nisu mogle da ostvare očekivani uspeh u borbi protiv scenarija virusne infekcije.
- Iskustva su dovela do naučnih studija koje su još 2009. opisale da maske ne pokazuju nikakav značajan efekat u odnosu na viruse u svakodnevnom životu.
- Čak i kasnije, naučnici i institucije su ocenile maske kao neprikladne za bezbednu zaštitu korisnika od virusnih respiratornih infekcija.
- Ni institucije višeg nivoa kao što su SZO ili Evropski centar za prevenciju i kontrolu bolesti (ECDC), niti nacionalne, kao što su Centri za kontrolu i prevenciju bolesti (CDC) ili nemački RKI, ne potkrepljuju čvrstim naučnim podacima pozitivan efekat maski u javnosti (u smislu smanjene stope širenja COVIDa-19 u populaciji).
- Ne treba zanemariti da nedavni podaci ukazuju da otkrivanje infekcije SARS-CoV-2 nije direktno povezano sa popularnom upotrebom maski.
- U danskoj studiji koja je sprovedena na oko 6000 učesnika i objavljena 2020. godine, naučnici nisu pronašli statistički značajnu razliku u stopama infekcije virusom SARS-CoV-2.
- Zaista, u slučaju virusnih infekcija, čini se da su maske ne samo manje efikasne nego što se očekivalo, već i da nisu bez neželjenih bioloških, hemijskih, fizičkih i psiholoških neželjenih efekata.
- Shodno tome, neki stručnjaci tvrde da dobronamerni neprofesionalizam može biti prilično opasan.
- Dermatolozi su prvi opisali uobičajene štetne efekte nošenja maski u većim kolektivima.
Jednostavni, direktni fizički, hemijski i biološki efekti maski sa povećanjem temperature, vlažnosti i mehaničkom iritacijom izazvali su akne kod čak 60% korisnika. Druge značajno dokumentovane posledice su ekcem, oštećenje kože i poremećena funkcija kožne barijere.
- Fiziologija disanja i razmena gasova igraju ključnu ulogu u održavanju zdravstvene ravnoteže u ljudskom telu.
- Nošenjem maske, zapremina mrtvog prostora se skoro udvostručuje a otpor disanja je više nego udvostručen što dovodi do ponovnog udisanja ugljen-dioksida sa svakim ciklusom disanja.
- Ove promene refleksno doprinose povećanju učestalosti i dubine disanja uz odgovarajuće povećanje rada respiratornih mišića putem fizioloških mehanizama povratne sprege.
- Ovo često povećava subliminalni pad kiseonika u krvi (SpO2), koji je već smanjen povećanjem zapremine mrtvog prostora i povećanim otporom disanja.
- Pad zasićenosti krvi kiseonikom i povećanje ugljen-dioksida doprinosi povećanoj srčanoj frekvenciji i porastu brzine disanja a kod nekih slučajeva i do značajnog povećanja krvnog pritiska.
- Takođe, smanjeni nivo kiseonika u krvi i povećani nivo ugljen-dioksida u krvi, pobuđuje simpatički odgovor na stres.
- Klinički efekat duže-vremenskog nošenja maske bi bio intenziviranje hroničnih stresnih reakcija i negativnih uticaja na metabolizam koji dovodi do metaboličkog sindroma.
- Važno je naglasiti da hipoksija i hiperkapnija ne utiču samo na opisane neposredne psihološke i fiziološke reakcije na makroskopskom i mikroskopskom nivou, već dodatno utiču na ekspresiju gena i metabolizam na molekularnom ćelijskom nivou u različitim ćelijama tela.
Transkriptomske studije su otkrile da (u zavisnosti od tipa ćelije koji se istražuje) ekspresija između 200 i 1.000 gena se menja kao odgovor na hipoksiju sa približno jednakim brojem gena koji se aktiviraju i potiskuju.
HIF je primarni faktor među faktorima transkripcije, koji povećavaju ekspresiju gena prilikom hipoksije.
HIF reguliše snabdevanje ćelija kiseonikom i aktivira signalne puteve relevantne za adaptivne odgovore (npr. inhibira matične ćelije, promoviše rast tumorskih ćelija i inflamatorne procese).
Na osnovu efekata maski koji podstiču hipoksiju i hiperkapniju, pored vegetativne hronične stresne reakcije kod nosilaca maski, koja se kanališe preko moždanih centara, postoji i negativan uticaj na metabolizam na ćelijskom nivou., posebno kroz njihovu produženu i prekomernu upotrebu.
-
- Korona redar mora nositi vidljivu oznaku da je korona redar (na svetloj podlozi moraju uočljivim slovima biti ispisane reči: korona redar).
- Korona redar je dužan da upozori korisnike na obavezu nošenja maske prilikom ulaska u radnju kao i za sve vreme boravka u radnji.
- Ukoliko korona redar primeti da neko lice ne nosi masku, bez odlaganja će obavestiti to lice da napusti radnju sa upozorenjem da takvo ponašanje predstavlja prekršaj, a ukoliko to lice odbije da napusti radnju, bez odlaganja će o tome obavestiti nadležne inspekcijske službe.
- Da bi uopšte Sud odlučivao i da bi uopšte imali prava da se branite neophodno je da nalog koji dobijete potpišete i original predate prekršajnom Sudu sa podneskom da tražite Sudsko odlučivanje.
- To sve morate uraditi u roku od 8 dana od dana kada Vam je nalog uručen ( prvi dan uručivanja se ne računa).
- Pre nego što predate originalan potpisan nalog iskopirajte ga da imate za sebe kako bi tu fotokopiju zadržali i imali materijal za pisanje pismene odbrane.
- Shodno članu 174. Zakona o prekršajima o svemu ovome svako lice koje je dobilo prekršajni nalog je poučeno.
- Dovoljno je samo da pratite instrukcije koje stoje na nalogu i da shodno tome postupite.
- Tamo jasno piše da nalog morate predati u ORIGINALU I DA MORATE POTPISATI.
- Lice koje to ne uradi, Sud će opomenuti da uredi svoj zahtev shodno članu 174. Zakonu o prekršajima a licu koje i pored toga to ne uradi i koje i posle opomene ne preda nalog kako treba, Sud će novčanu kaznu pretvoriti u kaznu zatvora.
- Što znači da će lice umesto 5.000 dinara kazne dobiti 5 dana zatvora.
- Na šta u pismenoj odbrani možete da se pozivate?
- Pre svega možete se pozvati na krajnju nuždu (član 14.),… niste nosili masku jer bi vas to dovelo u loše zdravstveno stanje, nošenje maske kod vas izaziva vrtoglavicu gušenje i muku…
- Niste znali šta znači maska jer maska kao takva nikada i nigde nije definisana niti je definisano kako se nosi niti u kojoj regiji ( nošenje maske može da se tumači kao nošenje maske na ruci ili u torbi).
- Možete se pozvati na stvarnu i pravnu zabludu član 21. i 22.
- Možete se pozvati i na Ustavno pravo na nepovredivost telesnog i psihičkog integriteta.
- Takođe možete se pozvati i na nepovredivost vašeg ljudskog dostojanstva.
- U postupcima koje sam do sada vodila uvek je bilo efikasno pozivati se na neurednost naloga, jer policija nema pravo da nalogom upisuje kaznu od 5.000 dinara.
- Bitno je da se ispoštuje čitava procedura, onako kako piše u Zakonu, dakle, da se originalan nalog potpiše i preda u roku od 8 dana, lično ili putem pošte.
Advokat Milina Dorić
Zamenik predsednika Pokreta Živim za Srbiju
Dijagnoza se zasniva na simptomima povezanim sa oboljenjem COVID-19 , RT-PCR testiranju ili testiranju na stvorena antitela.
- Vreme dijagnostičkih RT-PCR testova utiče na rezultate.
Stopa lažno negativnih rezultata za RT-PCR testove najniža je između 7 i 9 dana nakon izlaganja virusu, a testovi će verovatno dati lažno negativne rezultate pre nego što simptomi počnu (u roku od 4 dana od izlaganja) i više od 14 dana nakon izlaganja.
- Niska virusna opterećenja mogu dovesti do lažno negativnih RT-PCR testova.
- Lažno pozitivni rezultati RT-PCR testiranja su većinom kod asimptomatskih pacijenata i posledica su propusta tehnologa.
- Stopa lažno negativnih rezulatata može biti visoka, do 54%.
- Do dva puta je veća verovatnoća da će testirane osobe imati tačan pozitivan rezultat testa ako se testiraju sredinom dana u odnosu na noć.
Podaci podržavaju hipotezu da se virus ponaša drugačije u telu na osnovu našeg prirodnog cirkadijalnog ritma, što je takođe implicirano studijama drugih virusnih i bakterijskih infekcija.
Oslobađanje virusa SARS-CoV-2 kada zaražene ćelije otpuštaju čestice infektivnog virusa u krv i sluz izgleda da je aktivnije sredinom dana zbog modulacije imunog sistema od strane našeg biološkog sata.
Rezultati pokazuju da je virusno opterećenje niže posle 20 časova.
Ako osobe odluče da se testiraju u to vreme, veće su šanse za lažno negativan rezultat.
- Uzorci virusa iz donjeg respiratornog trakta se mogu duže detektovati PCR-om u odnosu na uzete uzorke iz gornjeg respiratornog trakta.
Uzorkovanje nazofarinksa je najefikasnije (89%) između 0 i 4 dana nakon pojave simptoma, ali značajno opada (na 54%) za 10 do 14 dana.
- Virusno opterećenje u pljuvački traje kraće nego u tkivu nazofarinksa i postaje negativno ranije kod asimptomatskih slučajeva.
- Diskutabilno je koji dijagnostički tip uzorkovanja daje najpreciznije rezultate pri testiranju na COVID-19.
- Kod dece, virusno opterećenje pljuvačke koreliralo je bolje sa kliničkim ishodima od virusnog opterećenja brisa nazofarinksa.
- Brzi testovi zasnovani na RT-PCR ili standardni laboratorijski testovi amplifikacije nukleinske kiseline (NAAT) imaju primat u odnosu na brze izotermne testove kod simptomatskih osoba kako bi se smanjila šansa za lažno pozitivne rezultate.
- Pojedinci mogu imati pozitivan test na COVID-19 čak iako nemaju kliničke simptome bolesti.
- Asimptomatskim i blago bolesnim pacijentima koji imaju pozitivan test na SARS-CoV 2 potrebno je manje vremena da se testiraju negativni nego teškim bolesnicima.
- Ct vrednosti same po sebi ne predviđaju rizik od prenosa virusa.
- Infracrveno očitavanje temperature može zavarati kada se koristi na samom ulazu u objekat sa niskih spoljnih temperatura.
- Penasti brisevi dovode do preciznijih dijagnostičkih testova od poliesterskih.
- Imunološki indikatori, nivo glukoze u krvi, nivo kiseonika i nivo bilirubina mogu pomoći u identifikovanju budućih teških slučajeva, kao i alati za dijagnostikovanje teških infekcija i predviđanje smrtnosti.
- Smanjeni nivoi specifičnog lipida, sfingozina, značajno su povezani sa razvojem simptoma COVID-19.
Nasuprot tome, povišeni nivoi sfingozina, kao i proteina uključenog u njegovu proizvodnju, povezani su sa asimptomatskim infekcijama.
- Pacijenti često budu pozitivni na virusnu RNK mnogo nedelja nakon inicijalne infekcije u odsustvu dokaza za virusnu replikaciju.
SARS-CoV-2 RNK može da se reverzno transkribuje i integriše u genom inficirane ćelije i da se izrazi kao himerični transkript koji spaja virusne sa ćelijskim sekvencama.
Važno je znati da se takvi himerični transkripti otkrivaju u tkivima dobijenim od pacijenata.
Podaci sugerišu da je u tkivima nekih pacijenata većina svih virusnih transkripata izvedena iz integrisanih sekvenci.
- Postoje i druge kritike na pouzdanost PCR testa.
- Za hospitalizovane, kritično obolele pacijente na mehaničkoj ventilaciji ili ECMO
(sa otkazivanjem organa i ARDS), preporučuje se deksametazon.
Ako nema deksametazona, preporučuje se upotreba alternativnih kortikosteroida
(hidrokortizon, metilprednizolon, prednizon).
Kod hospitalizovanih pacijenata sa teškom, ali ne i kritičnom bolešću, postoje uslovne preporuke za lečenje deksametazonom.
- Studija na humanizovanim miševima je pokazala korist od lečenja deksametazonom isključivo ako se primenjuje u kasnijim stadijumima bolesti.
Suprotno tome, tokom ranih faza infekcije, imunosupresiv deksametazon bio je fatalan za miševe kada je potisnuo početni imuni odgovor koji je bio ključan za borbu protiv virusa.
Međutim, pomogao je u uklanjanju infekcije tokom kasnijih stadijuma bolesti potiskivanjem inflamatornog odgovora koji je počeo da oštećuje organe.
- Metilprednizolon može da poveća trajanje virusnog osipanja.
- Primena krvne plazme rekovalescenata kod pacijenata obolelih od COVIDa-19 je upitno efikasna.
- Ne preporučuje se upotreba hidroksihlorokina ili hidroksihlorokin plus azitromicin i lopinavir / ritonavir zbog nedostatka uočene koristi.
- Za hospitalizovane pacijente ( SpO2 ≥94% i bez dodatnog kiseonika) postoji uslovna preporuka protiv upotrebe glukokortikoida.
- Za hospitalizovane pacijente sa povišenim markerima upale postoji uslovna preporuka za upotrebu tocilizumaba pored standardne nege
(npr. Kortikosteroidi).
Rezultati kliničkih ispitivanja pokazuju koristi za ranu primenu tocilizumaba ili sarilumaba u kombinaciji sa kortikosteroidima.
- BMJ je objavila alat koji prikazuje mogućnosti lečenja na osnovu komorbiditeta i težine bolesti pacijenta.
- Američka FDA odobrila je monoklonsko lečenje antitelima za one koji su u riziku od teške bolesti.
- Studija na humanizovanim miševima je pokazala korist od lečenja monoklonskim antitelima isključivo ako se primenjuju u ranoj fazi bolesti.
- Američka FDA odobrila je upotrebu Remdesivira kod hospitalizovanih pacijenata starih 12 godina i starijih.
- Postoji uslovna preporuka za lečenje Remdesivirom kod hospitalizovanih teških pacijenata.
- Za hospitalizovane pacijente na dodatnom kiseoniku, ali ne i na mehaničkoj ventilaciji, postoji uslovna preporuka upotrebe Remdesivira.
Kod hospitalizovanih pacijenata koji nemaju dodatni kiseonik, postoji uslovna preporuka protiv rutinske upotrebe Remdesivira, mada se može uzeti u obzir za pacijente sa visokim rizikom od teške bolesti.
- Za razliku od Sjedinjenih Američkih Država, SZO i BMJ ne preporučuju upotrebu Remdesivira.
- Nedavni rezultati ispitivanja nisu otkrili nikakvu kliničku korist od Remdesivira kada se daje hospitalizovanim pacijentima, onima sa simptomima dužim od 7 dana i onima kojima je potreban dodatni kiseonik.
- Za hospitalizovane pacijente sa teškom bolešću koji nisu na mehaničkoj ventilaciji i ne mogu da prime kortikosteroide, postoji uslovna preporuka za upotrebu baricitiniba plus Remdesivir.
- Upotreba baricitiniba je pored standardne nege uticala na smanjenje mortaliteta kod pacijenata.
- NIH preporučuje Regeneronov tretman REGN-COV2 za upotrebu kod ne-hospitalizovanih pacijenata.
- SAD su prestale sa upotrebom bamlanivimaba zbog nedostatka jasne koristi u kliničkim ispitivanjima.
- Casirivimab/imdevimab (REGEN-COV) je odobren kao preventivni tretman kod pacijenata sa visokim rizikom od razvoja teške bolesti.
- Sotrovimab se preporučuje se za upotrebu kod ambulantnih pacijenata sa blagim/umerenim COVIDom-19, kod kojih postoji rizik od progresije u tešku bolest.
- Rezultati preliminarnih kliničkih ispitivanja ukazuju na to da visoke doze antikoagulanata mogu smanjiti stopu mehaničke ventilacije kod nekritičnih pacijenata.
- SZO uslovno preporučuje antikoagulanse na standardnom nivou doziranja;
- Visoke doze antikoagulanata nisu bile efikasnije u poboljšanju ishoda za kritično bolesne pacijente.
- Upotreba aspirina može biti povezana sa poboljšanim ishodima kod hospitalizovanih pacijenata.
- Primena heparina kod srednje teških pacijenata sa visokim vrednostima D-dimera, pokazala je smanjen mortalitet nakon 28 dana.
- Klinička ispitivanja za procenu ranog lečenja fluvoksaminom kod visokorizičnih ambulantnih pacijenata otkrila su smanjen rizik od hospitalizacije.
Potrebne su dodatne studije da bi se potvrdili rezultati i razumeo mehanizam delovanja protiv COVID-19.
- Kliničko ispitivanje oralnog antivirusnog molnupiravira kompanije Merck and Ridgeback Therapeutics pokazalo je 50% smanjenje hospitalizacije i smrti kod pacijenata starijih od 60 godina sa dodatnim komorbiditetom dijabetesa, gojaznosti ili srčanih bolesti.
Međutim, potencijalni neželjeni efekti molnupiravira nisu dobro shvaćeni i mogu uključivati potencijal za rak i urođene mane.
- Imuni sistem se bori protiv infekcije iniciranjem urođenog imunog odgovora i B i T-ćelijski posredovanog odgovora.
- Humoralni odgovor na SARS-CoV-2 prati klasični obrazac u kome se IgM i IgA eksprimiraju 1-2 nedelje nakon dijagnoze tokom faze oporavka, a IgG se eksprimiraju 2-4 nedelje nakon dijagnoze tokom faze potpunog oporavka.
- IgG mogu biti povezani sa dugotrajnom humoralnom memorijom jer se mogu otkriti nekoliko meseci nakon dijagnoze.
- SARS-CoV-2 infekcija izaziva aktivaciju urođenog i adaptivnog imuniteta.
- Glavni korelati zaštite su neutralizujuća antitela i citotoksični CD8+ T-limfociti (CTL).
- Citotoksični CD8+ T-limfociti igraju ključnu ulogu kod imunološkog pamćenja i zaštiti od virusnih patogena.
- Citotoksični CD8+ T-limfociti ubijaju inficirane ćelije nakon prepoznavanja virusnih epitopa jer su prikazani na površini ćelije u kontekstu proteina kompleksa histokompatibilnosti klase I (MHC-I).
Pokazalo se da su određene pozicije u ovim epitopima kritične za prezentaciju MHC-I i mutacije mogu ometati vezivanje peptida za MHC-I.
- SARS-CoV-2 može izbeći CTL nadzor kroz mutacije u virusnim epitopima.
- Infekcija virusom SARS-CoV-2 pruža zaštitu od ponovne infekcije najmanje 3-6 meseci.
Reinfekcija je retka, mada nove varijante virusa mogu povećati učestalost ponovne infekcije.
- Nivoi antitela specifični za SARS-CoV-2, mogu se detektovati do 13 meseci nakon infekcije u većini slučajeva.
- Neutrališuća antitela prisutna su u roku od 8-19 dana od pojave simptoma i mogu trajati najmanje godinu dana kod većine pojedinaca.
- Pojedinci sa težim infekcijama razvili su veći nivo antitela koji je trajao duže od onih sa asimptomatskim ili blagim infekcijama.
- Starost je u pozitivnoj korelaciji sa višim nivoima antitela.
- Antitela koja neutrališu COVID-19 predviđaju ozbiljnost bolesti i preživljavanje.
- Ne razvijaju antitela sve osobe koje se oporavljaju od infekcije virusom SARS-CoV-2.
- Pojedinci sa potencijalnom izloženošću virusu SARS-CoV-2 ne moraju nužno razviti PCR pozitivnost ili pozitivnost na antitela, što sugeriše da neki mogu da izleče subkliničku infekciju pre serokonverzije. Smatra se da T-ćelije imaju ključnu funkciju u tome.
- Neutrališuća antitela su daleko složenija nego što se u početku mislilo.
Iako se smatraju kao glavni korelati zaštite, sa druge strane mogu da pojačaju vezivanje virusa SARS-CoV-2 za ACE2 ćelijske receptore i pokrenu formiranje ćelijske fuzije zvane sincitija — fenomen povezan sa velikim oštećenjem pluća kod pacijenata sa teškim simptomima COVID-19.
- Višestruke komponente humanog imunog odgovora na virus SARS-CoV-2, uključujući cirkulišuća antitela, memorijske B ćelije i memorijske T ćelije, mogu se otkriti najmanje 6-8 meseci nakon infekcije, bez obzira na početnu težinu simptoma.
- Plazma ćelije koštane srži nastale infekcijom traju nekoliko meseci, što ukazuje na trajni humoralni imunološki odgovor na infekciju SARS-CoV-2.
- Odgovori T ćelija i antitela nisu se razlikovali među osobama sa akutnim ili hroničnim COVID-19, devet meseci nakon infekcije, što sugeriše da razlike u imunološkom odgovoru nisu jedini uzrok hroničnog COVID-19 (PASC).
- T ćelije pojedinaca inficiranih ne-varijantnim SARS-CoV-2 uspele su da prepoznaju i odgovore na varijante Alfa, Beta i Gama.
- Memorijske T ćelije specifične za SARS-CoV-2 će se verovatno pokazati kritičnim za dugoročnu imunološku zaštitu od COVID-19.
- Domen za vezivanje receptora (RBD) pokazao se najviše ciljan od strane CD4+ T ćelija.
- Ponovna infekcija virusom SARS-CoV-2 je moguća, ali se dešava retko, mada je stvarna učestalost nepoznata. Smatra se da prethodna infekcija pruža najmanje 83% smanjenje rizika od ponovne infekcije tokom najmanje 5 meseci u poređenju sa rizikom od nove infekcije kod prethodno neinficiranih pacijenata.
- U studiji iz Italije, prethodna infekcija smanjila je verovatnoću naknadne infekcije za 94,6%.
- Upoređujući starosnu dob, procenjena zaštita od ponovne infekcije kod osoba mlađih od 65 godina iznosi 80.5% dok kod osoba starijih od 65 godina iznosi 47.1%.
- Reinfekcija je identifikovana u proseku kod 2% pacijenata.
- Rizik od teške reinfekcije je približno 1% rizika da prethodno neinficirana osoba ima tešku primarnu infekciju.
- Ponovna infekcija sa Delta varijantom bila je 46% verovatnija nego sa Alfa varijantom, sa najvećim rizikom viđenim više od šest meseci nakon početne infekcije. Međutim, reinfekcije u ovoj studiji su bile generalno retke (1,2%).
- Osobe mogu istovremeno biti zaražene višestrukim sojevima virusa SARS-CoV-2.
- Nasleđeni genetski faktori mogu uticati na ozbiljnost COVID-19.
- Sve je više dokaza da imunološka memorija nakon infekcije sezonskim ljudskim korona virusima (hCoV) doprinosi unakrsnoj zaštiti od virusa SARS-CoV-2.
Prethodne infekcije korona virusima koji izazivaju obične prehlade mogu generisati T ćelije koje se mogu ponovo regrutovati u imunološkom odgovoru na virus SARS-CoV-2.
Iako su sveprisutne, ove T ćelije reaktivne na koronavirus opadale su sa godinama, što može delimično da objasni povećanu osetljivost starijih ljudi na COVID-19.
- Kod osoba prethodno neizloženim virusu SARS-CoV-2, CD4+ T ćelije specifične za SARS-CoV-2 pronađene su u krajnicima i perifernoj krvi , dok su funkcionalne SARS-CoV-2-specifične memorijske CD8+ T ćelije bile pronađene skoro samo u krajnicima.
- Nakon infekcije, majčino mleko sadrži obe vrste ključnih antitela – imunoglobulin A i imunoglobulin G. Utvrđeno je da ova SARS-CoV-2 antitela u majčinom mleku neutrališu virus u laboratorijskim modelima. Ovo potvrđuje da će verovatno zaštititi bebu od infekcije.
- Otkriveno je da antitela opstaju u majčinom mleku najmanje šest meseci, a podaci koji se pojavljuju sugerišu da ih ima u izobilju i 10 meseci kasnije.
Prenošenje ovih antitela na dete kroz majčino mleko i placentu je poznato kao „pasivni imunitet“.
- U studiji koja je testirala majčino mleko od žena dok su bile COVID-19 pozitivne, istraživači nisu mogli da otkriju virusnu RNK (genetski materijal SARS-CoV-2) u uzorcima.
- Nijedna virusna infekcija nije identifikovana kod novorođenčadi rođenih i odvojenih od svojih SARS-CoV-2-pozitivnih majki pri rođenju i nakon toga hranjenih nepasterizovanim majčinim mlekom.
Neke od zdravstvenih prednosti majčinog mleka već se koriste na različite načine.
Preko banaka majčinog mleka, donirano majčino mleko se koristi za spasavanje života prevremeno rođenih i bolesnih beba.
- Sposobnost antitela na SARS-CoV-2 majčinog mleka da neutrališu virus zadržava se nakon pasterizacije pod visokim pritiskom, što je dobar znak.
- Majke koje su prirodno stekle imunitet proizvodile su visoke nivoe IgA antitela, dok je imunitet stečen vakcinom odgovorio robustnom proizvodnjom IgG antitela.
Prirodna infekcija je bila povezana sa snažnim i brzim IgA odgovorom u ljudskom mleku koji je bio stabilan do 90 dana nakon dijagnoze.
Vakcinacija je bila povezana sa IgG-dominantnim odgovorom sa koncentracijama koje su se povećavale nakon svake doze vakcine i počele da opadaju 90 dana nakon druge doze.
Vakcinacija je bila povezana sa povećanjem IgA u ljudskom mleku samo nakon prve doze.
Početkom 2020. godine, Pekinški institut za biološke proizvode kreirao je inaktiviranu vakcinu protiv koronavirusa pod nazivom BBIBP-CorV.
Da bi stvorili BBIBP-CorV, istraživači Pekinškog instituta su dobili tri varijante koronavirusa od pacijenata u kineskim bolnicama.
Izabrali su jednu od varijanti jer je bila u stanju da se brzo razmnožava u ćelijama bubrega majmuna koje se uzgajaju u rezervoarima bioreaktora.
Kada su istraživači proizveli velike zalihe koronavirusa, inaktivirali su ih hemikalijom koja se zove beta-propiolakton.
Jedinjenje je onesposobilo koronaviruse vezivanjem za njihove gene.
Inaktivirani koronavirusi više nisu mogli da se repliciraju.
Ali njihovi proteini, uključujući šiljak, ostali su netaknuti.
Istraživači su zatim izvukli inaktivirane viruse i pomešali ih sa malom količinom jedinjenja na bazi aluminijuma zvanog adjuvans.
Adjuvansi stimulišu imuni sistem da pojača svoj odgovor na vakcinu.
Pošto su koronavirusi u BBIBP-CorV mrtvi, ubrizgavaju se u ruku.
Kada uđu u telo, neke od inaktiviranih virusa proguta vrsta imune ćelije koja se zove antigen prezentujuća ćelija.
Antigen prezentujuća ćelija proždire koronavirus i probavlja ga kako bi formirala mnogo različitih fragmenata antigena i prikazala ih na svojoj površini, gde će služiti kao indikator drugim imunim ćelijama.
T- pomoćne ćelije su jedan od glavnih limfocita koji reaguju na antigen prezentujuće ćelije.
One pomažu u aktivnosti drugih imunih ćelija oslobađanjem citokina.
Citokini započinju sazrevanje B ćelija, koje postaju plazma ćelije i proizvode antitela za neutralizaciju virusa.
NAPOMENA:
- Veće koncentracije beta-propiolaktona dovode do gubitka kako sadržaja proteina, tako i antigenskog integriteta strukturnih proteina.
Veće koncentracije takođe izazivaju značajnu agregaciju čestica viriona, što rezultira nedovoljnom inaktivacijom i gubitkom antigenskog potencijala.
- Beta-propiolakton je opasno jedinjenje koje može izazvati rak.
Istraživački institut Gamaleja, deo ruskog Ministarstva zdravlja, razvio je vakcinu protiv koronavirusa poznatu kao Sputnjik V ili Гам-КОВИД-Вак.
Vakcina Sputnjik V je zasnovan na genetskim uputstvima virusa za izgradnju proteina šiljka.
Ali za razliku od vakcina Pfizer-BioNTech i Moderna, koje čuvaju uputstva u jednolančanoj RNK, Sputnjik V koristi dvolančanu DNK.
Istraživači su razvili svoju vakcinu koristeći adenoviruse, vrste virusa koji izazivaju prehladu.
Dodali su gen za protein korona virusa u dva tipa adenovirusa, jedan koji se zove Ad26 i jedan koji se zove Ad5, i konstruisali ih tako da mogu da napadnu ćelije, ali ne i da se repliciraju.
Neke druge vakcine protiv koronavirusa takođe su zasnovane na adenovirusima.
Jedna je od Johnson & Johnson koja koristi Ad26, a druga Oksford/AstraZeneca koja koristi adenovirus šimpanze.
Nakon što se Sputnjik V ubrizga u ruku osobe, adenovirusi dolaze u kontakt sa ćelijama i zakače se za proteine na njihovoj površini.
Ćelija obuhvata virus u mehur i uvlači ga unutra.
Jednom unutra, adenovirus beži iz mehurića i putuje do jezgra, komore u kojoj se čuva DNK ćelije.
Adenovirus ubacuje svoju DNK u jezgro ćelije.
Adenovirus je konstruisan tako da ne može da pravi kopije samog sebe, ali gen za protein korona virusa može da se pročita od strane ćelije i da se kopira u molekul koji se zove informaciona RNK – (mRNA).
Informaciona RNK napušta jezgro, a molekuli ćelije čitaju njenu sekvencu i počinju da sklapaju šiljaste proteine.
Šiljasti proteini koje proizvodi ćelija migriraju na njenu površinu i eksprimiraju svoje vrhove.
Vakcinisane ćelije takođe razbijaju neke od proteina u fragmente koje predstavljaju na svojoj površini.
Imuni sistem tada može prepoznati ove izbočene šiljke i fragmente šiljastog proteina.
Adenovirus takođe provocira imuni sistem uključivanjem alarmnih sistema ćelije.
Ćelija šalje signale upozorenja da aktivira imune ćelije u blizini.
Podizanjem ovog alarma, Sputnjik V uzrokuje da imuni sistem jače reaguje na šiljaste proteine.
Nakon smrti vakcinisane ćelije, ostaci u vidu šiljastih proteina i proteinskih fragmenata mogu biti preuzeti od strane antigen prezentujućih ćelija.
Antigen prezentujuća ćelija predstavlja fragmente šiljastog proteina na svojoj površini.
Kada druge ćelije koje se zovu pomoćne T ćelije otkriju ove fragmente, pomoćne T ćelije mogu podići uzbunu i pomoći drugim imunim ćelijama da se bore protiv infekcije.
One pomažu u aktivnosti drugih imunih ćelija oslobađanjem citokina.
Citokini započinju sazrevanje B ćelija, koje postaju plazma ćelije i proizvode antitela za neutralizaciju virusa.
Antigen prezentujuće ćelije takođe mogu da aktiviraju drugu vrstu imunoloških ćelija koje se nazivaju T ćelije ubice, koje imaju funkciju da traže i unište sve ćelije inficirane koronavirusom koje prikazuju fragmente šiljastog proteina na svojim površinama.
Neki istraživači su izrazili zabrinutost da bi naš imuni sistem mogao da odgovori na vakcinu protiv adenovirusa stvaranjem antitela protiv nje, što bi drugu dozu učinilo neefikasnom.
Da bi prevazišli takvu mogućnost, ruski istraživači su odlučili da se jedna vrsta adenovirusa – Ad26, koristi za prvu dozu, a druga – Ad5, za drugu dozu.
Verzija vakcine poznata kao „Sputnjik Light“, koristi samo prvu dozu, a preskače drugu injekciju.
Vakcine zasnovane na adenovirusu za Covid-19 su robustnije od mRNA vakcina iz Pfizera i Moderne.
DNK nije tako krhka kao RNK, a tvrd proteinski omotač adenovirusa pomaže u zaštiti genetskog materijala unutra.
Kao rezultat toga, Sputnjik V ne zahteva veoma niske temperature skladištenja.
NAPOMENA:
- Vakcinisane ćelije postaju fabrike za proizvodnju proteina šiljka koji sam po sebi oštećuje endotel i tako postaje poguban za organizam.
Zdrave ćelije organizma koje postaju fabrike proteina šiljka i samim tim eksprimiraju šiljasti protein dobijen iz vakcine, postaju potencijalna meta citotoksičnih T ćelije koje reaguju na šiljasti protein i ubijaju ih.
- Nova otkrića pokazuje da ljudske ćelije mogu upisati RNK sekvence u DNK i samim tim SARS-CoV-2 RNK može da se reverzno transkribuje i integriše u genom inficirane ćelije i da se izrazi kao himerični transkript koji spaja virusne sa ćelijskim sekvencama.
Nemačka kompanija BioNTech udružila se sa Pfizerom da bi razvila i testirala vakcinu protiv koronavirusa poznatu kao BNT162b2, generički naziv tozinameran ili brend Comirnati.
Kao i vakcina Moderna, vakcina Pfizer-BioNTech je zasnovana na genetskim uputstvima virusa za izgradnju šiljastog proteina.
Vakcina koristi informacionu RNK -(mRNA), genetski materijal koji naše ćelije čitaju da bi napravile proteine.
Molekul – mRNA je krhak i naši prirodni enzimi bi ga bez problema razgradili ako bi se ubrizgao direktno u telo.
Da bi zaštitili mRNA, Pfizer i BioNTech umotavaju mRNA u masne mehuriće napravljene od lipidnih nanočestica.
Zbog svoje krhkosti, molekuli mRNA će se brzo raspasti na sobnoj temperaturi.
Pfizer pravi specijalne kontejnere sa suvim ledom, GPS i termalnim senzorima kako bi osigurao da se vakcine mogu transportovati na –94°F (–70°C) kako bi ostale održive.
Nakon injekcije, čestice vakcine dolaze u kontakt sa ćelijama i spajaju se sa njima, oslobađajući mRNA.
Molekuli ćelije čitaju njenu sekvencu i grade šiljaste proteine.
Nakon toga, ćelija uništava mRNA, ne ostavljajući tragove iste.
Šiljasti proteini koje proizvodi ćelija migriraju na njenu površinu i eksprimiraju svoje vrhove.
Vakcinisane ćelije takođe razbijaju neke od proteina u fragmente koje predstavljaju na svojoj površini.
Imuni sistem tada može prepoznati ove izbočene šiljke i fragmente šiljastog proteina.
Nakon smrti vakcinisane ćelije, ostaci u vidu šiljastih proteina i proteinskih fragmenata mogu biti preuzeti od strane antigen prezentujućih ćelija.
Antigen prezentujuća ćelija predstavlja fragmente šiljastog proteina na svojoj površini.
Kada druge ćelije koje se zovu pomoćne T ćelije otkriju ove fragmente, pomoćne T ćelije mogu podići uzbunu i pomoći drugim imunim ćelijama da se bore protiv infekcije.
One pomažu u aktivnosti drugih imunih ćelija oslobađanjem citokina.
Citokini započinju sazrevanje B ćelija, koje postaju plazma ćelije i proizvode antitela za neutralizaciju virusa.
Antigen prezentujuće ćelije takođe mogu da aktiviraju drugu vrstu imunoloških ćelija koje se nazivaju T ćelije ubice, koje imaju funkciju da traže i unište sve ćelije inficirane koronavirusom koje prikazuju fragmente šiljastog proteina na svojim površinama.
Vakcinacija Pfizer-BioNTech vakcinom podrazumeva dve injekcije, u razmaku od 21 dan, da bi imuni sistem dovoljno dobro ojačao da se bori protiv koronavirusa.
NAPOMENA:
- Vakcinisane ćelije postaju fabrike za proizvodnju proteina šiljka koji sam po sebi oštećuje endotel i tako postaje poguban za organizam.
- Zdrave ćelije organizma koje postaju fabrike proteina šiljka i samim tim eksprimiraju šiljasti protein dobijen iz vakcine, postaju potencijalna meta citotoksičnih T ćelije koje reaguju na šiljasti protein i ubijaju ih.
- Lipidne nanočestice koje sadrže mRNA, koja treba da se bezbedno isporuči u ćelijsku citoplazmu kako bi bila pročitana i prevedena u protein šiljak, detektovane su u svim vitalnim organima.
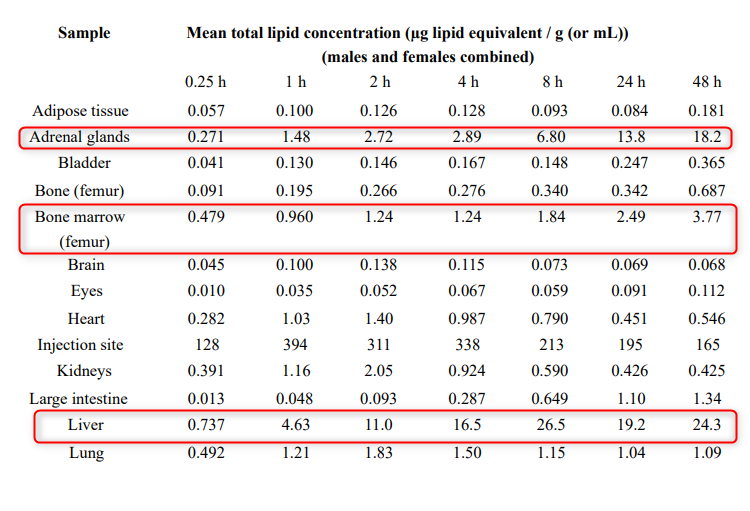
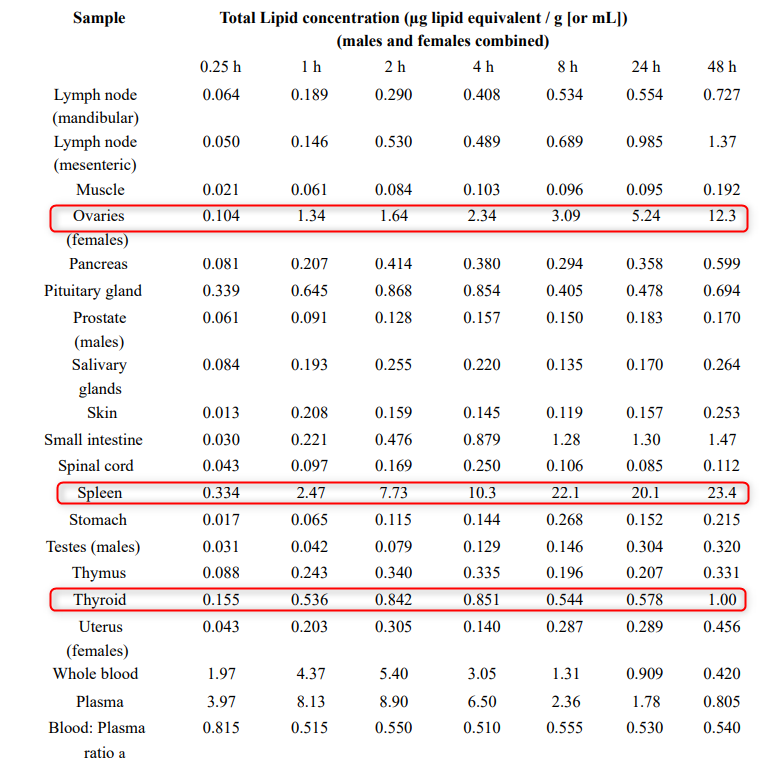
- PEG Lipidne nanočestice mogu da budu uzrok ozbiljnih alergijskih i anafilaktičkih reakcija.
Rastući dokazi iz nedavnih kliničkih ispitivanja sugerišu da prisustvo visokih nivoa anti-PEG anitela, uključujući već postojeće humoralne odgovore, može poništiti efikasnost PEG modifikovanih lekova ili rezultirati ozbiljnim neželjenim reakcijama.
- Na osnovu jedne studije, približno 72% američke populacije steklo je anti-PEG antitela.
Referentna studija koristila je uzorke krvi uzete od 1990-1999 i ranije, pokazujući neprekidno povećanje procenta onih koji imaju antitela na PEG.
- Nova otkrića pokazuje da ljudske ćelije mogu upisati RNK sekvence u DNK i samim tim SARS-CoV-2 RNK može da se reverzno transkribuje i integriše u genom inficirane ćelije i da se izrazi kao himerični transkript koji spaja virusne sa ćelijskim sekvencama.
- Dokumenti koji su procurili pokazuju da su neke rane komercijalne serije Pfizer-BioNTech vakcine protiv COVID-19 imale problem sa stabilnošću mRNA.
- Postepeno povećanje rizika od infekcije primećeno je posle 90 dana kod osoba nakon što su primile drugu dozu vakcine.
- Vakcine su se pokazale manje efikasne u zaštiti od teškog COVID-19 kod imunokompromitovanih odraslih osoba.
- Povećan rizik od miokarditisa očekivan je nakon vakcinacije.
Kod osoba mlađih od 40 godina, rizik od miokarditisa je veći nakon vakcinacije nego nakon infekcije, i to je posebno izraženo kod osoba muškog pola.
- Nivoi antitela počinju da opadaju 2-3 meseca nakon vakcinacije.
- Posle pet meseci nakon vakcinacije, efikasnost vakcine kod starijih osoba, opala je na 20%.
Univerzitet u Oksfordu udružio se sa britansko-švedskom kompanijom AstraZeneca na razvoju i testiranju vakcine protiv koronavirusa poznate kao ChAdOk1 nCoV-19 ili AZD1222.
Vakcina Oksford-AstraZeneca zasnovana je na genetskim uputstvima virusa za izgradnju proteina šiljka.
Ali za razliku od vakcina Pfizer BioNTech i Moderna, koje čuvaju uputstva u jednolančanoj RNK, Oksfordska vakcina koristi dvolančanu DNK.
Istraživači su dodali gen za protein korona virusa drugom virusu koji se zove adenovirus.
Adenovirusi su uobičajeni virusi koji obično izazivaju prehladu ili simptome slične gripu.
Tim Oxford-AstraZeneca koristio je modifikovanu verziju adenovirusa šimpanze, poznatu kao ChAdOk1.
Virus može da uđe u ćelije, ali ne može da se replicira unutar njih.
Nakon što se vakcina ubrizga u ruku osobe, adenovirusi dolaze u kontakt sa ćelijama i zakače se za proteine na njihovoj površini.
Ćelija obuhvata virus u mehur i uvlači ga unutra.
Jednom unutra, adenovirus beži iz mehurića i putuje do jezgra, komore u kojoj se čuva DNK ćelije.
Adenovirus ubacuje svoju DNK u jezgro ćelije.
Adenovirus je konstruisan tako da ne može da pravi kopije samog sebe, ali gen za protein korona virusa može da se pročita od strane ćelije i da se kopira u molekul koji se zove informaciona RNK – (mRNA).
Informaciona RNK napušta jezgro, a molekuli ćelije čitaju njenu sekvencu i počinju da sklapaju šiljaste proteine.
Šiljasti proteini koje proizvodi ćelija migriraju na njenu površinu i eksprimiraju svoje vrhove.
Vakcinisane ćelije takođe razbijaju neke od proteina u fragmente koje predstavljaju na svojoj površini.
Imuni sistem tada može prepoznati ove izbočene šiljke i fragmente šiljastog proteina.
Adenovirus takođe provocira imuni sistem uključivanjem alarmnih sistema ćelije.
Ćelija šalje signale upozorenja da aktivira imune ćelije u blizini.
Podizanje ovog alarma uzrokuje da imuni sistem jače reaguje na šiljaste proteine.
Nakon smrti vakcinisane ćelije, ostaci u vidu šiljastih proteina i proteinskih fragmenata mogu biti preuzeti od strane antigen prezentujućih ćelija.
Antigen prezentujuća ćelija predstavlja fragmente šiljastog proteina na svojoj površini.
Kada druge ćelije koje se zovu pomoćne T ćelije otkriju ove fragmente, pomoćne T ćelije mogu podići uzbunu i pomoći drugim imunim ćelijama da se bore protiv infekcije.
One pomažu u aktivnosti drugih imunih ćelija oslobađanjem citokina.
Citokini započinju sazrevanje B ćelija, koje postaju plazma ćelije i proizvode antitela za neutralizaciju virusa.
Antigen prezentujuće ćelije takođe mogu da aktiviraju drugu vrstu imunoloških ćelija koje se nazivaju T ćelije ubice, koje imaju funkciju da traže i unište sve ćelije inficirane koronavirusom koje prikazuju fragmente šiljastog proteina na svojim površinama.
Vakcina Oksford-AstraZeneka za Covid-19 je otpornija od mRNA vakcina iz Pfizera i Moderne.
DNK nije tako krhka kao RNK, a tvrd proteinski omotač adenovirusa pomaže u zaštiti genetskog materijala unutra.
Kao rezultat toga, Oksfordska vakcina ne mora da ostane zamrznuta.
Vakcina Oksford-AstraZeneka zahteva dve doze, date u razmaku od četiri nedelje, da bi se imuni sistem pripremio za borbu protiv koronavirusa.
NAPOMENA:
- Vakcinisane ćelije postaju fabrike za proizvodnju proteina šiljka koji sam po sebi oštećuje endotel i tako postaje poguban za organizam.
Zdrave ćelije organizma koje postaju fabrike proteina šiljka i samim tim eksprimiraju šiljasti protein dobijen iz vakcine, postaju potencijalna meta citotoksičnih T ćelije koje reaguju na šiljasti protein i ubijaju ih.
- Nova otkrića pokazuje da ljudske ćelije mogu upisati RNK sekvence u DNK i samim tim SARS-CoV-2 RNK može da se reverzno transkribuje i integriše u genom inficirane ćelije i da se izrazi kao himerični transkript koji spaja virusne sa ćelijskim sekvencama.
- Povećan rizik od miokarditisa očekivan je nakon vakcinacije.
Kod osoba mlađih od 40 godina, rizik od miokarditisa je veći nakon vakcinacije nego nakon infekcije, i to je posebno izraženo kod osoba muškog pola.
- Nivoi antitela počinju da opadaju 2-3 meseca nakon vakcinacije.
- Efikasnosti vakcine počinje da opada nakon tri meseca, kada je rizik od hospitalizacije i smrti dvostruko veći u odnosu na period od dve nedelje nakon druge doze.
Moderna, proizvođač vakcina sa sedištem u Masačusetsu, udružio se sa Nacionalnim institutom za zdravlje na razvoju i testiranju vakcine protiv koronavirusa poznate i kao mRNA-1273.
Kao i vakcina Pfizer-BioNTech, modernina vakcina je zasnovana na genetskim uputstvima virusa za izgradnju šiljastog proteina.
Vakcina koristi informacionu RNK -(mRNA), genetski materijal koji naše ćelije čitaju da bi napravile proteine.
Molekul – mRNA je krhak i naši prirodni enzimi bi ga bez problema razgradili ako bi se ubrizgao direktno u telo.
Da bi se zaštitila mRNA, ona se umotava u masne mehuriće napravljene od lipidnih nanočestica.
Zbog svoje krhkosti, molekuli mRNA će se brzo raspasti na sobnoj temperaturi.
Modernina vakcina će morati da se čuva u frižideru i treba da bude stabilna do šest meseci kada se otprema i čuva na –4°F (–20°C).
Nakon injekcije, čestice vakcine dolaze u kontakt sa ćelijama i spajaju se sa njima, oslobađajući mRNA.
Molekuli ćelije čitaju njenu sekvencu i grade šiljaste proteine.
Nakon toga, ćelija uništava mRNA, ne ostavljajući tragove iste.
Šiljasti proteini koje proizvodi ćelija migriraju na njenu površinu i eksprimiraju svoje vrhove.
Vakcinisane ćelije takođe razbijaju neke od proteina u fragmente koje predstavljaju na svojoj površini.
Imuni sistem tada može prepoznati ove izbočene šiljke i fragmente šiljastog proteina.
Nakon smrti vakcinisane ćelije, ostaci u vidu šiljastih proteina i proteinskih fragmenata mogu biti preuzeti od strane antigen prezentujućih ćelija.
Antigen prezentujuća ćelija predstavlja fragmente šiljastog proteina na svojoj površini.
Kada druge ćelije koje se zovu pomoćne T ćelije otkriju ove fragmente, pomoćne T ćelije mogu podići uzbunu i pomoći drugim imunim ćelijama da se bore protiv infekcije.
One pomažu u aktivnosti drugih imunih ćelija oslobađanjem citokina.
Citokini započinju sazrevanje B ćelija, koje postaju plazma ćelije i proizvode antitela za neutralizaciju virusa.
Antigen prezentujuće ćelije takođe mogu da aktiviraju drugu vrstu imunoloških ćelija koje se nazivaju T ćelije ubice, koje imaju funkciju da traže i unište sve ćelije inficirane koronavirusom koje prikazuju fragmente šiljastog proteina na svojim površinama.
Modernina vakcina zahteva dve injekcije, date u razmaku od 28 dana, da bi se imuni sistem dovoljno dobro aktivirao da se bori protiv koronavirusa.
NAPOMENA:
- Vakcinisane ćelije postaju fabrike za proizvodnju proteina šiljka koji sam po sebi oštećuje endotel i tako postaje poguban za organizam.
- Zdrave ćelije organizma koje postaju fabrike proteina šiljka i samim tim eksprimiraju šiljasti protein dobijen iz vakcine, postaju potencijalna meta citotoksičnih T ćelije koje reaguju na šiljasti protein i ubijaju ih.
- Lipidne nanočestice koje sadrže mRNA, koja treba da se bezbedno isporuči u ćelijsku citoplazmu kako bi bila pročitana i prevedena u protein šiljak, detektovane su u svim vitalnim organima.


- PEG Lipidne nanočestice mogu da budu uzrok ozbiljnih alergijskih i anafilaktičkih reakcija.
Rastući dokazi iz nedavnih kliničkih ispitivanja sugerišu da prisustvo visokih nivoa anti-PEG anitela, uključujući već postojeće humoralne odgovore, može poništiti efikasnost PEG modifikovanih lekova ili rezultirati ozbiljnim neželjenim reakcijama.
- Na osnovu jedne studije, približno 72% američke populacije steklo je anti-PEG antitela.
Referentna studija koristila je uzorke krvi uzete od 1990-1999 i ranije, pokazujući neprekidno povećanje procenta onih koji imaju antitela na PEG.
- Nova otkrića pokazuje da ljudske ćelije mogu upisati RNK sekvence u DNK i samim tim SARS-CoV-2 RNK može da se reverzno transkribuje i integriše u genom inficirane ćelije i da se izrazi kao himerični transkript koji spaja virusne sa ćelijskim sekvencama.
- Dokumenti koji su procurili pokazuju da su neke rane komercijalne serije Pfizer-BioNTech vakcine protiv COVID-19 imale problem sa stabilnošću mRNA.
- Postepeno povećanje rizika od infekcije primećeno je posle 90 dana kod osoba nakon što su primile drugu dozu vakcine.
- Vakcine su se pokazale manje efikasne u zaštiti od teškog COVID-19 kod imunokompromitovanih odraslih osoba.
- Povećan rizik od miokarditisa očekivan je nakon vakcinacije.
Kod osoba mlađih od 40 godina, rizik od miokarditisa je veći nakon vakcinacije nego nakon infekcije, i to je posebno izraženo kod osoba muškog pola.
- Posle pet meseci nakon vakcinacije, efikasnost vakcine kod starijih osoba, opala je na 20%.
- Comirnaty
- AstraZeneca
- Moderna
- SARS-CoV-2 Vaccine (Vero Cell), Inactivated
- Гам-КОВИД-Вак (Sputnik V)
- Janssen
Nije se ocjenjivao genotoksičan ni kancerogeni potencijal cjepiva COVID-19 Vaccine Janssen.
-
- ABNORMALNOST U UKUPNOJ KRVNOJ SLICI
- ANKSIOZNOST
- ASTENIJA
- ARTRALGIJA
- AKUTNA PERIFERNA PARALIZA LICA
- ANAFILAKSIJA
- ANOREKSIJA
- AKUTNA ALERGIJSKA REAKCIJA
- ABNORMALNOSTI NA SLUZOKOŽI
- AKNE
- ASTMA
- AKUTNI DISEMINOVANI ENCEFALOMIJELITIS
- ANGIOEDEM
- BOL U PRSIMA
- BOL U NOGAMA
- BOL U UDOVIMA
- BOL U LEĐIMA
- BOL U UVU
- BOL U VRATU
- BOL U VILICI
- BOL U ABDOMENU
- BOL U EKSTREMITETIMA
- CURENJE IZ NOSA
- DIJAREJA
- DISPEPSIJA
- DISFAGIJA
- DRHTAVICA
- EPISTAKSA
- GLAVOBOLJA
- GASTRITIS
- GUILLAIN-BARRÉOV SINDROM
- GUBITAK ČULA UKUSA
- HIPERTENZIJA
- HIPERHIDROZA
- HIPOESTEZIJA
- HIPOTENZIJA
- INFLUENCA
- IRITACIJA OKA
- IRITACIJA GRLA
- IMUNOSNA TROMBOCITOPENIJA PRAĆENA KRVARENJEM I SMRTNIM ISHODOM
- JAKO OTICANJE EKSTREMITETA U KOJI JE DATA VAKCINA
- JEZA
- KIJAVICA
- KAŠALJ
- KONSTIPACIJA
- LIMFADENOPATIJA
- LETARGIJA
- MALAKSALOST
- MIOKARDITIS
- MIALGIJA
- MODRICE NA MESTU PRIMENE
- MULTIPLA SKLEROZA
- MUČNINA
- NAZALNA KONGESTIJA
- NAZOFARINGITIS
- NESANICA
- NEDOSTATAK VAZDUHA
- NOĆNO ZNOJENJE
- NODUS NA VRATU
- OFTALMODINIJA
- OROFARINGEALNI BOL
- OSIP
- OTICANJE LICA
- OTICANJE NOGU
- ODLOŽENA MENSTRUACIJA
- PALPITACIJA
- PARESTEZIJA
- PETEHIJE
- PERIKARDITIS
- PIREKSIJA
- POVIŠENA TELESNA TEMPERATURA
- POREMEĆAJ EZOFAGUSA
- POREMEĆAJ PAŽNJE
- POVRAĆANJE
- PROLIV
- PROMENE MENTALNOG STATUSA
- PRURITUS
- RINOREJA
- SINDROM KAPILARNOG CURENJA (U NEKIM SLUČAJEVIMA SA SMRTNIM ISHODOM)
- SPONTANO KRVARENJE
- SVRAB
- SUVOĆA GRLA
- TONZILITIS
- TEŠKA GLAVOBOLJA
- TREMOR
- TROMBOEMBOLIJA
- TROMBOCITOPENIJA I POREMEĆAJI ZGRUŠAVANJA KRVI
- ULCERACIJE U USTIMA
- URINARNA INKONTINENCIJA
- URTIKARIJA
- UVEĆANI REGIONALNI LIMFNI ČVOROVI
- VRTOGLAVICA
- VENSKA TROMBOEMBOLIJA
- ZAMOR
- ZAPALJENJE GRLA
- ZAPALJENJSKI DEMIJELINIZACIJSKI SINDROM
- ZAMUĆEN VID
- ZUBOBOLJA
- Da. I procenat nije zanemariv.
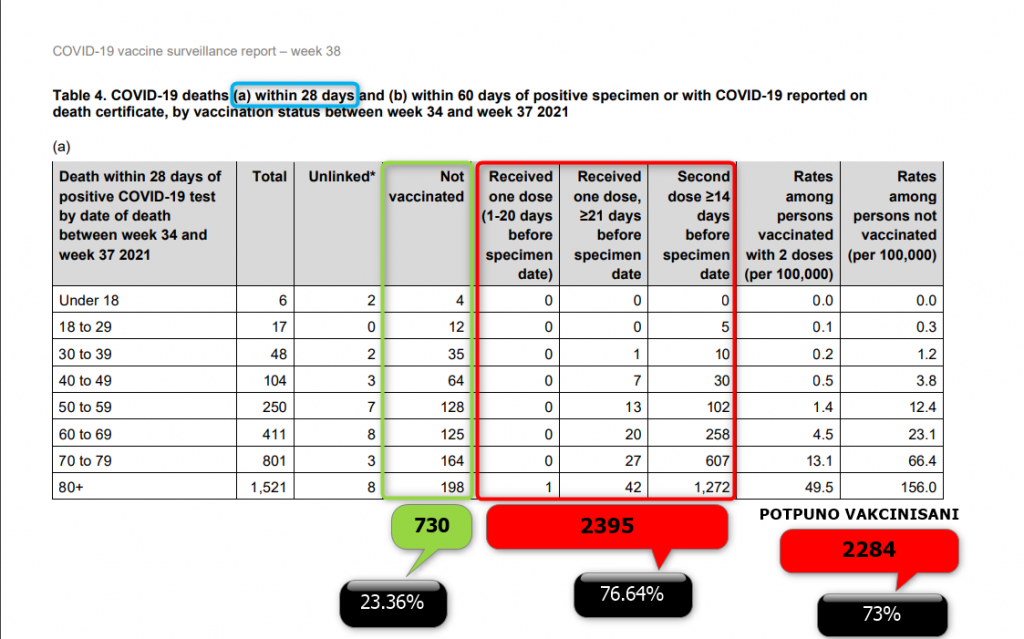
Neko će reći:
“ Jeste. Ali stopa mortaliteta je veća kod nevakcinisanih!“ ⇓(Slika ispod)⇓
* Napomena *
Stopa mortaliteta je u tabeli izračunata samo za osobe koje su primile obe doze vakcine.
U stopu nisu zbirno uključene i preminule vakcinisane osobe sa samo jednom primljenom dozom.
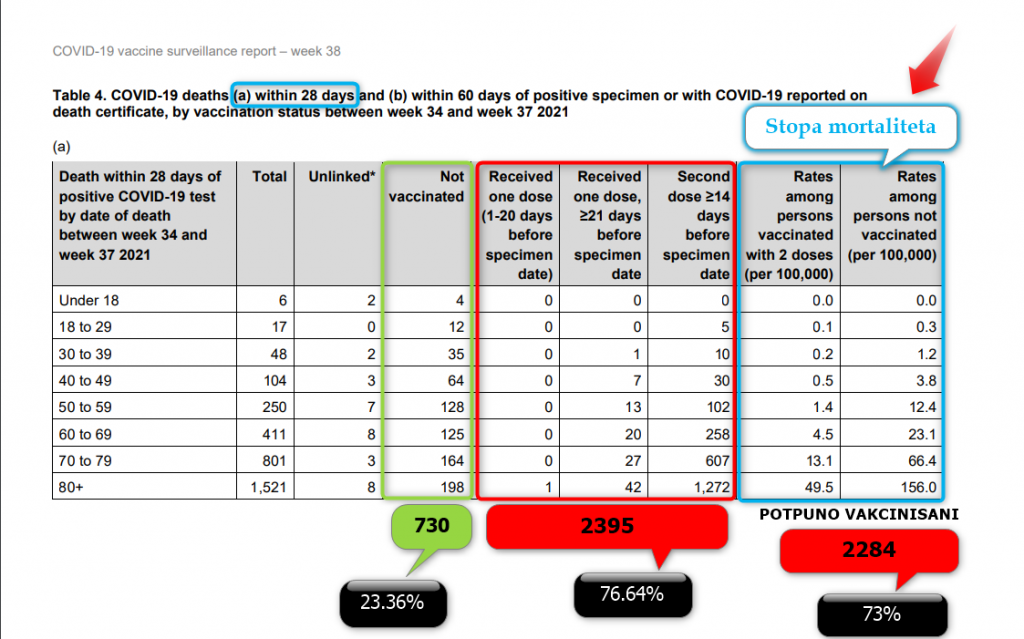
Da bi razumeli njeno ispravno značenje, trebamo znati nekoliko stvari:
-
- Kako se stopa izračunava?
- Kakav je njen životni tok – Da li je pristrana (teži nekoj strani) ili nepristrana ?
1 – Ako želimo da izračunamo npr. stopu mortaliteta vakcinisanih, formula izgleda ovako:
Broj preminulih vakcinisanih • 100 000 / Ukupan broj vakcinisanih
Na primer, želimo da izračunamo stopu mortaliteta vakcinisanih osoba koje su primile obe doze, starosti od 50-59 godina.
102 • 100 000 / 7266643 = 1.40
102 – Broj preminulih osoba vakcinisanih sa obe doze vakcine, od 50 – 59 godina starosti.
100 000 – Broj preminulih na 100 000
7266643 – Broj vakcinisanih starosne dobi od 50-59 godina.
[ 3 ]2 – Kakav je njen životni tok – Da li je pristrana (teži nekoj strani) ili nepristrana ?
Uzmimo za primer populaciju od 55 000 000 stanovnika (npr. kao Engleska ).
U početku su svi nevakcinisani, logično.
- Vakcinisalo se 10% stanovništva – 5 500 000
- Nevakcinisanih je ostalo 90% – 49 500 000
Neka je broj preminulih isti kod obe strane – 1000.
→ Stopa mortaliteta vakcinisanih – 1000 • 100 000 / 5 500 000 = 18
→ Stopa mortaliteta nevakcinisanih – 1000 • 100 000 / 49 500 000 = 2
- Vakcinisalo se 20% stanovništva – 11 000 000
- Nevakcinisanih je ostalo 80% – 44 000 000
→ Stopa mortaliteta vakcinisanih – 1000 • 100 000 / 11 000 000 = 9
→ Stopa mortaliteta nevakcinisanih – 1000 • 100 000 / 44 000 000 = 2.27
- Vakcinisalo se 30% stanovništva – 16 500 000
- Nevakcinisanih je ostalo 70% – 38 500 000
→ Stopa mortaliteta vakcinisanih – 1000 • 100 000 / 16 500 000 = 6.25
→ Stopa mortaliteta nevakcinisanih – 1000 • 100 000 / 38 500 000 = 2.6
- Vakcinisalo se 40% stanovništva – 22 000 000
- Nevakcinisanih je ostalo 60% – 33 000 000
→ Stopa mortaliteta vakcinisanih – 1000 • 100 000 / 22 000 000 = 4.55
→ Stopa mortaliteta nevakcinisanih – 1000 • 100 000 / 33 000 000 = 3
- Vakcinisalo se 50% stanovništva – 27 500 000
- Nevakcinisanih je ostalo 50% – 27 500 000
→ Stopa mortaliteta vakcinisanih – 1000 • 100 000 / 27 500 000 = 3.63
→ Stopa mortaliteta nevakcinisanih – 1000 • 100 000 /27 500 000 = 3.63
- Vakcinisalo se 60% stanovništva – 33 000 000
- Nevakcinisanih je ostalo 40% – 22 000 000
→ Stopa mortaliteta vakcinisanih – 1000 • 100 000 / 33 000 000 = 3
→ Stopa mortaliteta nevakcinisanih – 1000 • 100 000 / 22 000 000 = 4.55
- Vakcinisalo se 70% stanovništva – 38 500 000
- Nevakcinisanih je ostalo 30% – 16 500 000
→ Stopa mortaliteta vakcinisanih – 1000 • 100 000 / 38 500 000 = 2.6
→ Stopa mortaliteta nevakcinisanih – 1000 • 100 000 / 16 500 000 = 6.25
- Vakcinisalo se 80% stanovništva – 44 000 000
- Nevakcinisanih je ostalo 20% – 11 000 000
→ Stopa mortaliteta vakcinisanih – 1000 • 100 000 / 44 000 000 = 2.27
→ Stopa mortaliteta nevakcinisanih – 1000 • 100 000 / 11 000 000 = 9
- Vakcinisalo se 90% stanovništva – 49 500 000
- Nevakcinisanih je ostalo 10% – 5 500 000
→ Stopa mortaliteta vakcinisanih – 1000 • 100 000 / 49 500 000 = 2
→ Stopa mortaliteta nevakcinisanih – 1000 • 100 000 / 5 500 000 = 18
U početku je broj vakcinisanih manji i samim tim stopa mortaliteta vakcinisanih veća.
Vakcinisanjem raste broj vakcinisanih a istovremeno se smanjuje broj nevakcinisanih.
Drugim rečima raste stopa mortaliteta nevakcinisanih a opada stopa mortaliteta vakcinisanih.
Samim tim stopa teži smanjenju (pristrana je) u korist populacije sa većim brojem i ne predstavlja objektivan pokazatelj.
Navešću još jedan primer.
Zamislite da se sukobe Tajvan i Kina (hipotetički).
Tajvan – 23 500 000
Kina – 1 400 000 000
U sukobu hipotetički pogine 1 vojnik Tajvana i 50 vojnika Kine. To je realno stanje.
Ako bi taj broj prikazivali kao stopu smrtnosti u odnosu na ukupnu populaciju tih zemalja dobili bi:
Tajvan: 0.004
Kina: 0.0035
Ako bi neko dobio samo taj podatak smatrao bi da je manje gubitaka na strani Kine.
A realno je 50 puta više.
Imuni sistem organizma je pod lupom istraživača već dugo vremena.
Kao i čovek u celini i sve ostalo što nas okružuje i čega smo svesni.
Cilj je otkriti mehanizam kako nešto funkcioniše i kojim zakonitostima i uticajima je podređeno to funkcionisanje.
Kada se jednom u potpunosti razotkrije matrica sistema (ovde prvenstveno mislim na ljudski organizam u celini), onda više neće biti problem precizna i funkcionalna terapija kada sistem iskoči iz šina.
Na kraju krajeva, onda ćemo verovatno i unaprediti svoj sistem i prevazići postojeća ograničenja.
Trenutno, naučni podaci sa kojima raspolažemo su ograničeni i shodno tome se prilagođavamo situaciji.
Vakcinacija, kao metoda imunoprofilakse se koristi shodno informacijama kojima nauka raspolaže (barem bi trebalo), sa ciljem da OPONAŠA PRIRODNU INFEKCIJU (sa manjim stepenom rizika) i na taj način unapredi funkcionisanje imunog sistema.
Još jednom da napomenem, shodno informacijama kojima nauka raspolaže.
A dosadašnja nauka raspolaže ograničenim podacima i ne poznaje kako u potpunosti funkcioniše imuni sistem i uopšte organizam kao celina.
Na osnovu toga, samo na osnovu logičnog razmišljanja, jasno je da prirodno stvoren imunitet, kao proizvod reakcije jednog izvorno isprogramiranog, homogenog, uigranog kompleksnog sistema sa svim njegovim zakonitostima, nama u potpunosti nepoznatog, ima primat u odnosu na imunitet stvoren kao poluproizvod zasnovan na ograničenim podacima (upitne verodostojnosti) i ograničenim mogućnostima oponašanja istog koji za sobom povlači i određene neželjene reakcije sistema jer nisu u skladu sa istim.
- Skoro su istraživači otkrili bitnu razliku između prirodno stečenog imuniteta i imuniteta nakon vakcinacije.
Antitela koja telo proizvodi kada ste zaraženi malarijom izgledaju drugačije od onih koje telo proizvodi kada ste vakcinisani.
To pokazuje da naš imuni sistem ima efikasniji odgovor kada smo prirodno zaraženi nego kada smo vakcinisani protiv malarije.
- Što se tiče COVIDa-19, prema velikoj izraelskoj studiji, prirodan imuni odgovor koji se razvije nakon infekcije virusom SARS-CoV-2 nudi znatno više zaštite od Delta varijante pandemijskog koronavirusa nego dve doze vakcine Pfizer BioNTech.
Nedavno objavljeni podaci pokazuju da je kod osoba koji su imali infekciju virusom SARS-CoV-2 mnogo manja verovatnoća da će biti zaraženi Delta varijantom, da će razviti simptome ili da će biti hospitalizovani sa ozbiljnim COVID-19 za razliku od vakcinisanih osoba.
- Nivoi antitela počinju da opadaju 2-3 meseca nakon vakcinacije.
- Efikasnosti vakcine počinje da opada nakon tri meseca, kada je rizik od hospitalizacije i smrti dvostruko veći u odnosu na period od dve nedelje nakon druge doze.
- Posle pet meseci nakon vakcinacije, efikasnost vakcine kod starijih osoba, opala je na 20%.
- Vakcinacija i prirodna infekcija inicirale su stvaranje sličnog broj memorijskih B ćelija.
Memorijske B ćelije su brzo evoluirale između prve i druge doze vakcina Pfizer i Moderna, proizvodeći sve snažnija memorijska antitela.
Ali nakon dva meseca napredak je zastao.
B memorijske ćelije su bile prisutne u velikom broju i ispoljile su snažna antitela, ali antitela nisu postajala ništa jača.
Takođe, iako su neka od ovih antitela bila u stanju da neutrališu Delta i druge varijante, nije bilo opšteg poboljšanja u njihovom opsegu delovanja.
S druge strane, kod pacijenata sa prirodnom infekcijom, memorijske B ćelije su nastavile da evoluiraju i poboljšavaju se do godinu dana nakon infekcije.
Sa svakim novim ažuriranjem, memorijske B ćelije su stvarale potentnija neutrališuća antitela sa većim opsegom delovanja.
- U studiji na miševima, rekonvalescentni miševi razvili su visoke nivoe SARS CoV-2 CD8+ T memorijskih ćelija specifičnih za pluća dok vakcinisani miševi nisu.
- Vakcinisanje ljudi koji su imali Covid-19: zašto se prirodni imunitet ne računa?

Imuni sistem koristi poseban mehanizam za zaštitu dece od novih virusa i obično ih spasava od teškog toka COVID-19.
U sluzokoži njihovih disajnih puteva mnogo je aktivniji nego kod odraslih.
Kod dece ovaj sistem mnogo brže reaguje na viruse sa kojima se nikada nije susreo, kao što su pandemijski patogeni.
Istraživači su ispitivali razlike u tipovima ćelija sluzokože dece i adolescenata.
Izveštaj pokazuje da deca ne samo da imaju mnogo više imunih ćelija u svojim sluzokožama već i brže proizvode interferone tipa I, koji su ključni za borbu protiv virusa.
Kao rezultat toga, ovi ključni molekuli mogu takođe da obezbede zaštitu od poremećaja regulacije imunog sistema koji se javlja u mnogim teškim slučajevima COVID-19.
Odbrana od virusa funkcioniše na dva nivoa.
Na prvom nivou dolazi do antivirusnog odgovora unutar ćelija preko receptora koji na primer indukuju proizvodnju interferona.
Drugi nivo su imune ćelije u tkivu, kao što su aktivirane ćelije ubice i neutrofili.
Studija pokazuje da su ova dva nivoa kontrole virusa u visokoj pripravnosti kod dece.
Uzorci takođe pokazuju da dečije ćelije proizvode veće količine imunoloških receptora koji prepoznaju viruse i pokreću imuni odgovor.
Jedan takav receptorski molekul, MDA5, je senzor za stranu RNK koja se nalazi u mnogim virusima, uključujući SARS-CoV-2.
On usmerava proizvodnju interferona tipa I, koji su ključni za urođenu sposobnost imunog sistema ili sposobnost njegovog brzog odgovora da se bori protiv virusa.
Oni aktiviraju imune ćelije i stavljaju ih u posebno stanje budnosti koje otežava razmnožavanje virusa.
Interferoni su izuzetno efikasni protiv virusnih infekcija.
Međutim, kao efikasna kontramera, novi koronavirus ima sopstvene proteine koji sprečavaju proizvodnju interferona.
SARS CoV-2 se veoma brzo umnožava u ćelijama, a to znači da se i proteini virusa formiraju veoma brzo.
I oni tako dramatično potiskuju interferonski sistem da vidimo samo minimalnu ili nikakvu proizvodnju interferona u ćelijskim kulturama kada postoji infekcija.
Odrasli imaju vrlo malo ovih receptora (MDA5) — molekuli se moraju proizvesti od nule u slučaju infekcije.
Ovo oduzima vreme koje SARS-CoV-2 koristi da uguši ceo imuni signalni sistem.
Čini se da su deca zaštićena od ovoga zbog jače osnovne aktivacije MDA5 i sličnih receptora.
U stvari, eksperimenti su pokazali da je kod dece SARS-CoV-2 jednostavno suviše spor da spreči ćelije da proizvode interferone.
Međutim, ako je interferonski sistem deteta poremećen, zbog naslednog faktora na primer, ovaj zaštitni efekat nestaje.
To bi možda moglo da objasni zašto se čak i neka naizgled zdrava deca i mladi ljudi i dalje razbole.
Ali važna stvar je da se generalno, deca mogu vrlo brzo i efikasno boriti protiv nepoznatog virusa.
- Deca uglavnom pokazuju blaže simptome ili su bez simptoma.
- Deca imaju veću verovatnoću da budu asimptomatska.
- Većina simptomatske dece pokazuje blage ili umerene simptome.
- Nedavna istraživanja otkrila su da je stopa asimptomatske infekcije kod dece bila vrlo niska
(1% u poređenju sa 9% kod odraslih u jednoj studiji i 0,6% u poređenju sa 1,8% kod odraslih u drugoj studiji), što ukazuje da deca izgleda nemaju poseban značaj u pokretanju pandemije.
- Teži oblik bolesti kod dece i novorođenčadi je verovatniji kod dece sa složenom istorijom bolesti.
- Prenos virusa u školama je generalno nizak.
- Niža ekspresija ACE2 u nazalnom epitelu kod dece starije od 10 godina u poređenju sa odraslima
može objasniti zašto je COVID-19 manje zastupljen kod dece.
- Nivoi IgA i IgG u pljuvački bili su značajno niži kod dece nego kod odraslih i bili su viši kod asimptomatskih nego kod simptomatskih pojedinaca, dok za IgM nisu uočene razlike.
Nivoi su se postepeno statistički značajno povećavali sa godinama starosti ispitanika i bili su viši kod osoba ženskog pola.
IgA igra veoma važnu ulogu u imunitetu na COVID-19.
Glavni ciljani antigen je bio nukleokapsid, a ne šiljak.
Nivo antitela protiv šiljka bio je značajno viši kod asimptomatskih slučajeva nego kod osoba sa simptomima.
Ovo je suprotno od onoga što se obično primećuje u krvi: pacijenti sa simptomima ili teškim oboljenjem imaju veće virusno opterećenje i nivoe antitela na SARS-CoV-2 nego asimptomatski pojedinci.
- Retko inflamatorno stanje kod dece povezuje se sa COVID-19 infekcijom, mada je prevalenca nepoznata.
- Mogućnost teškog oboljenja ili smrti kod dece i adolescenata,
uzrokovana infekcijom virusom SARS-CoV-2 je veoma mala.
Ovo se posebno odnosi na decu od 5-11 godina starosti bez komorbiditeta.
- Devojka iz Slovenije ( 20 ) – preminula je od sindroma tromboze s trombocitopenijom nakon primljene vakcine Jenssen, proizvođača Johnson&Johnson.
- Ernesto Ramirez ( 16 ) – kolabirao je igrajući košarku i preminuo od miokarditisa nakon primljene Pfizer vakcine.
- Preminula 17-godišnja devojka, nekoliko dana nakon što je primila drugu dozu vakcine Pfizer.
- Maxime Beltra (22) – preminuo je nekoliko sati nakon što je primio prvu dozu vakcine Pfizer.
- Mladić ( 26 ) – preminuo je roku od 2 nedelje nakon prve doze vakcine Pfizer.
Preliminarne informacije iz obdukcije identifikovale su miokarditis kao verovatan uzrok smrti.
- Maddie de Garai (12) – učesnica kliničkog ispitivanja kompanije Pfizer iz Sinsinatija, Ohajo, završila je u invalidskim kolicima.
- Tinejdžer (16) – nakon Fajzer vakcine imao je srčani udar.
- Abby Alvo (17) – imala je neželjenu reakciju na prvu dozu Pfizer vakcine i hospitalizovana je sa neurološkom reakcijom na injekciju sledećeg dana.
Desna ruka joj se i dalje nekontrolisano trese, doktori nemaju odgovore, a njena mama je navela da je škola njenoj ćerki uskratila medicinsko izuzeće i da od nje zahteva i drugu injekciju.
- Maisy Evans (17) – primila je prvu dozu vakcine Pfizer tri dana pre nego što je bila pozitivna i dve nedelje pre nego što je hospitalizovana.
- Isaiah Harris (18) – nakon Fajzer vakcine imao je srčani udar.
- Kyle Warner (29) – profesionalni trkač na brdskim biciklima, razvio je perikarditis, POTS i reaktivni artritis nakon druge doze Pfizer vakcine.
Član 13b
Kovid sertifikat iz člana 13a ove uredbe je dokument kojim se potvrđuje da nosilac dokumenta poseduje jedan od sledećih dokaza, i to:
1) negativan rezultat REAL TIME PCR testa na SARS-CoV-2, ne stariji od 72 sata nakon izdavanja rezultata koji izdaje mikrobiološka laboratorija u javnoj svojini na teritoriji Republike Srbije, odnosno strana referentna mikrobiološka laboratorija;
2) negativan rezultat testa za detekciju antigena SARS-CoV-2, ne stariji od 48 sati nakon izdavanja rezultata koji izdaje mikrobiološka laboratorija u javnoj svojini i mikrobiološka laboratorija u privatnoj svojini na teritoriji Republike Srbije, odnosno strana referentna mikrobiološka laboratorija;
3) dokaz o primljenoj drugoj, odnosno trećoj dozi vakcine protiv zarazne bolesti COVID-19 koji izdaje zavod za javno zdravlje obrazovan za teritoriju Republike Srbije, odnosno nadležni zdravstveni organ strane zemlje, kojim se potvrđuje da vakcinacija nije starija od 210 dana;
4) pozitivan rezultat serološkog testiranja na SARS-CoV-2 S-Protein (RBD) Immunoglobulin G (IgG) koji izdaje mikrobiološka laboratorija u javnoj svojini na teritoriji Republike Srbije ne stariji od 90 dana od dana uzorkovanja;
5) dokaz o preležanoj zaraznoj bolesti COVID-19 u vidu pozitivnog REAL TIME PCR testa na SARS-CoV-2 ili testa za detekciju antigena SARS-CoV-2, ne mlađeg od 14 i ne starijeg od 210 dana od dana uzorkovanja, koji izdaje zavod za javno zdravlje obrazovan za teritoriju Republike Srbije odnosno nadležni zdravstveni organ strane zemlje, a na osnovu rezultata testova mikrobioloških laboratorija u javnoj svojini na teritoriji Republike Srbije, odnosno stranih referentnih mikrobioloških laboratorija.
Dokument iz stava 1. ovog člana može biti:
1) Digitalni zeleni sertifikat Republike Srbije u digitalnom ili papirnom obliku, koji izdaje zavod za javno zdravlje obrazovan za teritoriju Republike Srbije;
2) EU digitalni COVID sertifikat u digitalnom ili papirnom obliku, koji nosi mašinski čitljivu grafičku oznaku – matrični kod (QR kod) (u daljem tekstu: EU DCC);
3) digitalni COVID sertifikat druge zemlje u digitalnom ili papirnom obliku, koji nosi mašinski čitljivu grafičku oznaku – matrični kod (QR kod) i koji sadrži najmanje iste informacije kao i EU DCC, izdat na engleskom jeziku od nadležnog zdravstvenog organa te zemlje, a sa kojom Republika Srbija ima zaključen sporazum o priznavanju sertifikata ili na osnovu faktičkog reciprociteta.
Kovid sertifikat sadrži mašinski čitljivu grafičku oznaku – matrični kod (QR kod), odnosno dvodimenzionalni bar-kod, radi omogućavanja provere dokaza iz stava 1. ovog člana elektronskim putem.
[ 1 ]1) negativan rezultat REAL TIME PCR testa na SARS-CoV-2, ne stariji od 72 sata nakon izdavanja rezultata koji izdaje mikrobiološka laboratorija u javnoj svojini na teritoriji Republike Srbije, odnosno strana referentna mikrobiološka laboratorija;
2) negativan rezultat testa za detekciju antigena SARS-CoV-2, ne stariji od 48 sati nakon izdavanja rezultata koji izdaje mikrobiološka laboratorija u javnoj svojini i mikrobiološka laboratorija u privatnoj svojini na teritoriji Republike Srbije, odnosno strana referentna mikrobiološka laboratorija;
⇒ ŠTA NAUKA KAŽE?
- STOPA LAŽNO NEGATIVNIH REZULATATA MOŽE BITI VISOKA, DO 54%.
ZAKLJUČAK:
- TESTOVI SU NEPOUZDANI I OMOGUĆAVAJU INFICIRANIM OSOBAMA DA ŠIRE VIRUS!
3) dokaz o primljenoj drugoj, odnosno trećoj dozi vakcine protiv zarazne bolesti COVID-19 koji izdaje zavod za javno zdravlje obrazovan za teritoriju Republike Srbije, odnosno nadležni zdravstveni organ strane zemlje, kojim se potvrđuje da vakcinacija nije starija od 210 dana;
⇒ ŠTA NAUKA KAŽE?
- VAKCINISANE OSOBE PRENOSE VIRUS!
ZAKLJUČAK:
- VAKCINISANE OSOBE BEZ IKAKVIH OGRANIČENJA ULAZE U BOLNICE, STARAČKE DOMOVE, RADE S TEŠKIM BOLESNICIMA IAKO JE VELIKA VEROVATNOĆA DA ĆE IM UPRAVO ONE PRENETI VIRUS.
- DRUGIM REČIMA, VAKCINISANIM OSOBAMA JE REGULARNO I NESMETANO OMOGUĆENO ŠIRENJE ZARAZE MEĐU NAJOSETLJIVIJIM I ZDRAVSTVENO NAJUGROŽENIJIM KATEGORIJAMA GRAĐANA.
4) pozitivan rezultat serološkog testiranja na SARS-CoV-2 S-Protein (RBD) Immunoglobulin G (IgG) koji izdaje mikrobiološka laboratorija u javnoj svojini na teritoriji Republike Srbije ne stariji od 90 dana od dana uzorkovanja;
5) dokaz o preležanoj zaraznoj bolesti COVID-19 u vidu pozitivnog REAL TIME PCR testa na SARS-CoV-2 ili testa za detekciju antigena SARS-CoV-2, ne mlađeg od 14 i ne starijeg od 210 dana od dana uzorkovanja, koji izdaje zavod za javno zdravlje obrazovan za teritoriju Republike Srbije odnosno nadležni zdravstveni organ strane zemlje, a na osnovu rezultata testova mikrobioloških laboratorija u javnoj svojini na teritoriji Republike Srbije, odnosno stranih referentnih mikrobioloških laboratorija.
⇒ ŠTA NAUKA KAŽE?
- NE RAZVIJAJU ANTITELA SVE OSOBE KOJE SE OPORAVLJAJU OD INFEKCIJE VIRUSOM SARS-COV-2.
- POJEDINCI SA POTENCIJALNOM IZLOŽENOŠĆU VIRUSU SARS-COV-2 NE MORAJU NUŽNO RAZVITI PCR POZITIVNOST ILI POZITIVNOST NA ANTITELA, ŠTO SUGERIŠE DA NEKI MOGU DA IZLEČE SUBKLINIČKU INFEKCIJU PRE SEROKONVERZIJE.
- PONOVNA INFEKCIJA VIRUSOM SARS-COV-2 JE MOGUĆA, ALI SE DEŠAVA RETKO, MADA JE STVARNA UČESTALOST NEPOZNATA. SMATRA SE DA PRETHODNA INFEKCIJA PRUŽA NAJMANJE 83% SMANJENJE RIZIKA OD PONOVNE INFEKCIJE TOKOM NAJMANJE 5 MESECI U POREĐENJU SA RIZIKOM OD NOVE INFEKCIJE KOD PRETHODNO NEINFICIRANIH PACIJENATA.
- U STUDIJI IZ ITALIJE, PRETHODNA INFEKCIJA SMANJILA JE VEROVATNOĆU NAKNADNE INFEKCIJE ZA 94,6%.
- UPOREĐUJUĆI STAROSNU DOB, PROCENJENA ZAŠTITA OD PONOVNE INFEKCIJE KOD OSOBA MLAĐIH OD 65 GODINA IZNOSI 80.5% DOK KOD OSOBA STARIJIH OD 65 GODINA IZNOSI 47.1%.
- REINFEKCIJA JE IDENTIFIKOVANA U PROSEKU KOD 2% PACIJENATA.
ZAKLJUČAK:
- IAKO JE NEKA OSOBA PREBOLELA COVID-19, SMATRA SE KAO DA NIJE.
- IAKO JE RELATIVNO NIZAK PROCENAT REINFEKCIJE, IPAK JE MOGUĆ.